- Intoxication amnésiante aux fruits de mer
-
Intoxication alimentaire
Une toxi-infection alimentaire (en langage courant, une intoxication alimentaire) est une maladie, souvent infectieuse et accidentelle, contractée suite à l'ingestion de nourriture ou de boisson contaminées par des agents pathogènes qu’il s’agisse de bactéries, virus, parasites ou de prions. Pour les maladies d’origine alimentaires provoquées par l’ingestion de produits non-comestibles ou toxique (intoxications médicamenteuses, métaux lourds, empoisonnement, champignons vénéneux, des produits chimiques), on parle seulement d’intoxication alimentaire.
Une telle contamination résulte habituellement de méthodes inadéquates de manipulation, préparation, stockage ou conservation ou cuisson des aliments (non-respect des températures d’entreposage ou de cuisson, contaminations croisées). De bonnes pratiques d’hygiène avant, pendant, et après la préparation de la nourriture peuvent réduire les risques des toxi-infections. L'action de surveiller la nourriture (« de la fourche à la fourchette ») pour s'assurer qu'elle ne provoquera pas de maladie transmise par voie alimentaire est connue comme sous le terme de sécurité alimentaire.
Une toxi-infection alimentaire collective (TIAC) est une Maladie infectieuse à Déclaration Obligatoire (MDO) qui a lieu lorsqu’il existe « au moins deux cas groupés, avec des manifestations similaires dues à une contamination par un micro-organisme (bactéries en général) ou une toxine. »[1]. Les plus grandes 'toxi-infections alimentaires collectives sont des « crises alimentaires ».
Sommaire
Transmission
Les salariés malades qui manipulent des aliments sont l'une des sources de contamination les plus répandues transmise par voie alimentaire. Quelques maladies fréquentes sont occasionnellement transmises à la nourriture par l'eau qui sert dans ce cas de vecteur. Parmi celles-ci on compte les infections provoquées par les Shigelles, l’hépatite A et les parasites comme Giardia lamblia et Cryptosporidium parvum. La souillure de la nourriture par des animaux nuisibles en particulier les mouches, rongeurs et cancrelats, constitue un autre mode de contamination des aliments par d'autres vecteurs. La maladie transmise par voie alimentaire peut également être due à la présence de pesticides ou de médicaments dans la nourriture, ou encore à la consommation involontaire de substances naturelles toxiques comme les champignons vénéneux ou des poissons des récifs coralliens.
Symptômes et mortalité
Les symptômes débutent typiquement plusieurs heures à plusieurs jours après l’ingestion et selon l'agent en cause, peut comprendre un ou plusieurs des troubles suivants : nausée, douleur abdominale, vomissements, diarrhée, gastroentérite, fièvre, maux de tête ou fatigue physique. Dans la plupart des cas les symptômes disparaissent sans lendemain après une courte période d’indisposition et de maladie. Cependant, la maladie transmise par les aliments peut avoir comme conséquence des problèmes de santé permanents et même provoquer des décès, notamment chez les bébés, les femmes enceintes et le fœtus, les personnes âgées, les malades, les personnes présentant un déficit du système immunitaire. La maladie transmise par voie alimentaire est une cause importante d’arthrite réactionnelle, qui se produit typiquement de 1 à 3 semaines après l’infection. De même, les personnes présentant une maladie hépatique sont particulièrement susceptibles aux infections par vibrio vulnificus,qui peuvent être transmises par les huîtres ou les crabes.
Période d’incubation
Le délai entre la consommation d'un aliment souillé et la survenue du premier symptôme de la maladie s'appelle période d'incubation. Cette durée s'étend de quelques heures à plusieurs jours (elle se chiffre rarement en mois ou même en années, comme dans le cas de la listériose ou de la maladie de Creutzfeldt-Jakob), elle dépend de l'agent en cause et de la quantité consommée. Si les symptômes apparaissent dans un délai de 1 à 6 heures après consommation de la nourriture, on doit supposer qu'elle a été provoquée par une toxine bactérienne ou un toxique chimique plutôt que par des bactéries. Pendant la période d'incubation, l’agent microbien passe de l'estomac à l'intestin, se fixe aux cellules de la paroi intestinale, et commence à se multiplier. Certains agents pathogènes restent dans l'intestin, d’autres produisent une toxine qui passe dans la circulation sanguine, et d’autres peuvent envahir directement les tissus les plus profonds de l’organisme. Les symptômes qui en résultent dépendent du type d’agent infectieux en cause.[2]
Dose infectieuse
La dose infectieuse est la quantité d'agent infectieux qui doit être consommée pour provoquer les symptômes de la maladie transmise par les aliments. La dose contagieuse varie selon l'agent en cause et l'âge et l’état de santé du consommateur. Dans le cas des salmonelles, pour un volontaire humain en bonne santé, un inoculum relativement important de 10 million à 100 millions d'organismes est nécessaire pour provoquer des symptômes [3], car les salmonelles sont très sensible à l’acide. Ainsi, un niveau de pH gastrique anormalement élevé réduit considérablement le nombre minimal de bactéries nécessaire à l’apparition des symptômes (d’un facteur 10 à 100 fois).
Agents pathogènes
Bactéries
Les infections bactériennes sont la cause la plus fréquente d'intoxication alimentaire.
Au Royaume-Uni, pendant l’année 2000, les différentes bactéries impliquées se répartissaient comme suit : Campylobacter jejuni (77.3%), salmonelles (20.9%), Escherichia coli O157:H7 (1.4%), et tous les autres (moins de 0.1%) [4].
En France un agent infectieux a été mise en évidence dans moins de 50 % des cas. Il s'agissait alors de salmonelle (64%), staphylocoque doré (14%), Clostridium perfringens (5%) et Bacillus cereus (3.5%)[5].
Aux États-Unis, les norovirus sont la cause la plus répandue de maladie transmise par les aliments, provoquant 57% des épidémies en 2004. Dans le passé les infections bactériennes ont été considérées comme les plus répandues parce que peu de laboratoires avaient la capacité de rechercher le norovirus et qu’aucune surveillance active n'était réalisée pour ce germe particulier.
Les symptômes des infections bactériennes sont retardés car les bactéries ont besoin de temps pour se multiplier. D'habitude, on ne les observe pas avant 12 à 36 heures après le repas contaminé.
Les bactéries pathogènes transmises le plus fréquemment par les aliments sont les suivantes :
- Aeromonas hydrophila, Aeromonas caviae, Aeromonas sobria
- Bacillus cereus
- Brucella spp.
- Campylobacter jejuni qui cause le syndrome de Guillain-Barré
- Corynebacterium ulcerans
- Coxiella burnetii ou Q fever
- Escherichia coli
- E. coli O157:H7 : entérohémorragique qui cause le syndrome hémolytique et urémique|
- E. coli entéroinvasif
- E. coli entéropathogène
- E. coli entérotoxigène
- E. coli enteroagrégatif
- Listeria monocytogenes
- Plesiomonas shigelloides
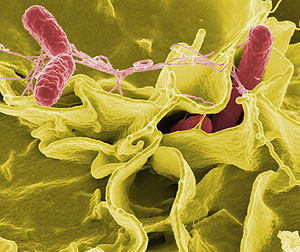
- Salmonella spp.
- Shigella spp.
- Streptococcus
- Vibrio cholerae, y compris O1 et non-O1
- Vibrio parahaemolyticus
- Vibrio vulnificus
- Yersinia enterocolitica
- Yersinia pseudotuberculosis
Exotoxines
En plus de la maladie due à une infection bactérienne directe, certaines intoxications alimentaires sont dues aux exotoxines qui sont excrétées par la cellule lorsque la bactérie se multiplie dans l'aliment. Les exotoxines qui sont des entérotoxines peuvent rendre malade même si les micro-organismes qui les ont produits ont été tués. Les symptômes apparaissent typiquement après 1-6 heures en fonction de la dose de toxine ingérée. On parle alors d'intoxination.
Par exemple le staphylocoque doré (Staphylococcus aureus) produit une toxine qui provoque de violents vomissements et des diarrhées 3 heures environ après ingestion de l'aliment. La guérison est spontanée. Le botulisme, une maladie rare mais potentiellement létale (5 à 10% des cas) se présente lorsque la bactérie anaérobie Clostridium botulinum se multiplie dans des aliments à faible acidité qui lui fournit des condition d'anaérobiose (absence d'oxygène) et produit la toxine botulique, une puissante toxine paralysante. Les aliments le plus souvent incriminés sont les jambons crus (développement près de l'os) et les conserves familiales mal stérilisées.
Virus
Les infections virales constituent peut-être le tiers des intoxications alimentaires des pays développés. Elles ont d'habitude une période d'incubation intermédiaire (1-3 jours), causent des maladies qui se limitent d'elles-mêmes chez les sujets qui n'ont pas d'autres problèmes de santé, et sont similaires aux formes bactériennes décrites ci-dessus.
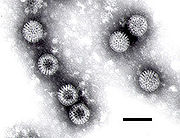
- Norovirus (anciennement Norwalk virus)
- Rotavirus
- L'hépatite A se distingue des autres causes virales par sa période d'incubation prolongée (2-6 semaines) et par son pouvoir de se répandre au-delà de l'estomac et des intestins, dans le foie. Elle induit souvent une jaunisse (ictère), ou un jaunissement de la peau, et ne conduit que rarement à un dysfonctionnement chronique du foie.
- L' hépatite E
Parasites
La plupart des intoxications alimentaires dues à des parasites sont des zoonoses :
- Plathelminthes :
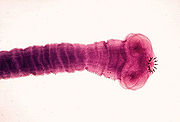
- Taenia saginata
- Taenia solium
- Fasciola hepatica
- Voir aussi : Cestodes
- Nématodes :
-
- Acanthamoeba et d'autres amibes libres
- Cryptosporidium parvum
- Entamoeba histolytica
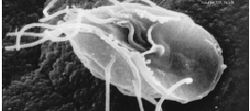
- Giardia lamblia
- Sarcocystis hominis
- Sarcocystis suihominis
- Toxoplasma gondii
Autres :
- Anisakis sp.
- Cyclospora cayetanensis
- Diphyllobothrium sp.
- Eustrongylides sp.
- Nanophyetus sp.
Toxines naturelles
En contraste, divers aliments peuvent contenir naturellement des toxines qui ne sont pas produites par des bactéries et sont présentes naturellement dans les denrées alimentaires, parmi lesquelles :
- des hémolysines (toxines thermolabiles de certains aliments naturels consommés crus)
- des mycotoxines) telles que l'aflatoxine, l'ochratoxine A, etc.
- les alcaloïdes, voir Ciguë et Grande ciguë
- la ciguatera
- l'ergotamine (farine de seigle parasité, voir Ergotisme)
- la grayanotoxine (intoxication par le miel)
- les toxines des champignons supérieurs (amatoxines, phallotoxines…)
- les mycotoxines (intoxications causées par des champignons microscopiques)
- la phytohémagglutinine (intoxication aux haricots rouges)
- la pyrrolizidine alcaloïde
- la toxine de coquillage
- la scombrotoxine
- l'histamine présent dans scrombiacae et les fromages
- les triterpènes et sesquiterpènes
- l'illudine, le crustulinol...
- la tétrodotoxine (intoxication causée par certains poissons, comme le fugu)
- les toxines xénobiotiques (contamination des aliments par des pesticides, métaux comme le plomb ou l'arsenic, les radioéléments supérieurs à 600 Béquerels/Kg de matière sèche), etc.)
Autres agents pathogènes
- les prions, qui débouchent sur la maladie de Creutzfeldt-Jakob
Crises alimentaires
Malgré leur rententissement médiatique, les crises alimentaires sont à l’origine d’un très faible nombre des intoxications alimentaires et des décès.
Crises alimentaires récentes
les principales crises alimentaires, sur-médiatisées, ont été :
- « La Listériose »
- « Crise de la vache folle » (Encéphalopathie spongiforme bovine) (avec un retentissement médiatique énorme, malgré le très faible nombre de cas humains, environ 100 personnes atteintes dans le monde)[6]
- Fièvre aphteuse
- Listeria
- Salmonelles
- Dioxines :
- Dioxine de Seveso (catastrophe de Seveso) qui n’a fait aucun décès
- « poulet à la dioxine », en mai 1999, large écho médiatique, aucun décès[7]
- viande traitée aux hormones (« boeuf aux hormones »)
Signalement
En France, toute suspicion de TIAC dans une collectivité dans la restauration ou bien dans l'industrie agro-alimentaire doit être immédiatement signalée à la DDCCRF (Direction Départementale de la Concurrence, de la Consommation et de la Répression des fraudes) http://www.minefi.gouv.fr/directions_services/dgccrf/documentation/dossier_litiges/index.htm,DDASS (Direction Départementale des Affaires Sanitaires et Sociales ou bien à la DDSV (Direction Départementale des Services Vétérinaires) afin qu'une investigation soit réalisée pour identifier :
- Le micro-organisme responsable (grâce à une confrontation des signes cliniques, des analyses microbiologiques et de l'enquête cas-témoins) ;
- L'aliment vecteur (grâce â l'enquête cas-témoins) ;
- Les facteurs favorisant la multiplication du micro-organisme ;
- L'origine de la contamination : lots éventuels et circuits commerciaux.
Pensez à conserver l'étiquetage de l'aliment suspecté de l'intoxication alimentaire. Ces données sont précieuses pour remonter à la source du problème.
L'identification des causes de la TIAC va permettre à la DGCCRF, aux DDASS ou DDSV de prendre des mesures spécifiques qui empêcheront les récidives et de favoriser la correction des erreurs de préparation, la remise en état des locaux, le retrait de la commercialisation des aliments contaminés, la fermeture des locaux, la destructions des élevages infectés, et la désinfection.
Statistiques
En France, on dénombre entre 250 000 et 750 000 cas annuels (soit 400 à 1 210 pour 100 000 habitants). Au Royaume-Uni, on dénombre plus de 2 millions d'intoxications (près de 3 400 pour 100 000 hab.). Aux États-Unis, on dénombre environ 76 millions d'intoxications (soit plus de 26 000 pour 100 000 habitants).
En France
En France où les statistiques sur les tiacs[8] sont collectées par les DSSV ou les DDASS (ou quelques études spécialisées) puis regroupées par l'Institut de Veille Sanitaire ; sur les 250 000 à 750 000 intoxications alimentaires par année (400 à 1 210 pour 100 000 habitants)
- 70 000 ont fait l'objet d'une consultation aux urgences (113 pour 100 000 hab.)
- 15 000 personnes ont été hospitalisées (24 pour 100 000 hab.) ;
- 400 personnes en sont mortes (0,65 pour 100 000 hab.).
Répartition des causes de toxi-infections alimentaires hospitalisées en France Cause nombre de cas par an 1 salmonellose env. 8 000 cas (13 pour 100 000 hab.) 2 infections au campylobacter env. 3 000 cas (4,8 pour 100 000 hab.) 3 infection parasitaire
dont toxoplasmoseenv. 500 cas (0,8 pour 100 000 hab.)
env. 400 cas (0,65 pour 100 000 hab.)4 listériose env. 300 cas (0,5 pour 100 000 hab.) 5 hépatite A env. 60 cas (0,1 pour 100 000 hab.) 6 Escherichia coli O157:H7
syndrome hémolytique et urémique infantilemoins de 100 cas (moins de 0,15 pour 100 000 hab.) Répartition des causes de décès par toxi-infections alimentaires en France Cause nombre de cas par an 1 salmonellose env. 300 cas (0,5 pour 100 000 hab.) 2 listériose env. 80 cas (0,13 pour 100 000 hab.) 3 infection parasitaire env. 37 cas (0,06 pour 100 000 hab.)
(toxoplasmose dans 95 % des cas)4 infections au campylobacter env. 15 cas (0,02 pour 100 000 hab.) 5 hépatite A env. 2 cas (0,003 pour 100 000 hab.) Épidémies notables :
- épidémie de listériose en 1992, 275 cas dont 85 mortels, liée à la consommation de langues de porc en gelée [9]
- épidémie d'infections à E. coli O157:H7 dans le Sud-Ouest en octobre 2005 : 69 infectés (46 hosptitalisations) dont 18 cas de SHU, 32 cas de diarrhées sanglantes et 19 cas de diarrhées non sanglantes [10]
Le Bulletin Epidémiologique Hebdomadaire dans un bilan officiel pour la période 1996 – 2005 pour les (Tiac) déclarés en France, cite 5 847 foyers de Tiac déclarés, provoquant 80 351 malades dont 7 364 (9 %) hospitalisés, avec Quarante-cinq décès rapportés.
Au Royaume-Uni
Au Royaume-Uni en l'an 2000, pour 2 millions d'intoxications (près de 3 400 pour 100 000 hab.), les bactéries impliquées furent [11] :
- Campylobacter jejuni : 77,3 %,
- Salmonella : 20,9 %,
- Escherichia coli O157:H7 : 1,4 %,
- et toutes les autres : < 0,1 %.
Aux États-Unis
Aux États-Unis, pour 76 million d'intoxications alimentaires (26 000 pour 100 000 hab.):
- 325 000 personnes ont été hospitalisées (111 pour 100 000 hab.) ;
- 5 000 personnes sont mortes (1,7 pour 100 000 hab.).
Source:
Au Canada
Au Québec, pour les toxi-infections alimentaires signalées au MAPAQ en 2007-2008
- 47,8 % à domicile,
- 45,5 % faisaient suite à la consommation d'aliments dans des restaurants,
- 4,4 % dans les autres catégories d'établissements.
- 2,3 % dans des institutions
Source:
- Bilan 2007-2008 du MAPAQ
Prévention
Dans les pays développés, la prévention contre les intoxications alimentaires relève essentiellement de l'action de l'État, en mettant en place un service de veille vétérinaire pour surveiller les animaux vivants, leur abattage et les produits alimentaires qui en sont issus, doté d'un pouvoir d'inspection (des abattoirs, boucheries, usines agro-alimentaires, magasins, restaurants...) et de répression ; également en mettant en place une obligation de traçabilité (identification des lots de produits alimentaires pour pouvoir les retirer en cas de risque sanitaire). La France a de plus créé l'Agence française de sécurité sanitaire des aliments (Afssa), pour veiller à cette sécurité alimentaire.
De la part des professionnels, il convient d'adopter des mesures d'hygiène stricte (habits, matériel de qualité alimentaire, nettoyage, chaîne du froid, formation du personnel...), ainsi qu'une surveillance des risques (prélèvements réguliers à des fins d'analyse, procédures HACCP...). Certains aliments sont irradiés (ou ionisés) afin d'éliminer les bactéries dans les aliments et ainsi réduire le risque d'intoxication alimentaire.
Pour les particuliers, la prévention consiste à respecter les conditions de conservation des aliments, à contrôler la date limite de consommation des aliments emballés, à nettoyer le réfrigérateur régulièrement, à se laver les mains avant de préparer et de consommer un repas, à laver à l'eau claire les produits consommés frais (fruits, salade, légumes), à laver les couverts après utilisation et à maintenir la cuisine dans un état de propreté suffisant. Lors d'un voyage à l'étranger, le respect des traditions culinaires permet souvent de se protéger des intoxications alimentaires ; il faut dans certains pays se méfier de l'eau courante (y compris des glaçons) et des aliments lavés à l'eau courante.
Voir aussi
Notes et références
- ↑ glossaire, site www.vie-publique securite-alimentaire. Consulté le 26 février 2008
- ↑ cdc.gov
- ↑ emedecine.com
- ↑ Food.gov.uk
- ↑ Delmas G et coll., les toxi-infections alimentaires collectives en France entre 1996 et 2005, BEH 2006
- ↑ ESB et sécurité alimentaire : la crise de la "vache folle, site de la documentation française
- ↑ rapport, École supérieure de microbiologie et sécurité alimentaire de Brest, 2006
- ↑ Statistiques, INVS
- ↑ Bacterio
- ↑ INVS Santé
- ↑ Food.gov.uk
Normes
- Norme ISO 22000 Systèmes de management de la sécurité des denrées alimentaires - Exigences pour tout organisme appartenant à la chaîne alimentaire
- Référentiel d'audit International Food Standard imposé par les distributeurs aux producteurs d'aliment
Articles connexes
- Prévention
- Toxicologie (et liste des centres Antipoison)
- Toxicologie alimentaire
- Mycotoxicologie
- Liste des champignons toxiques, classés par syndromes
- Liste des fruits toxiques
Liens externes
- Maladies émergentes transmises par les aliments, OMS, Aide-mémoire N°124, révisé janvier 2002
- Salubrité des aliments et maladies d'origine alimentaire, OMS, Aide-mémoire N°237, révisé janvier 2002
- Rapport abrégé de l'INVS/Afssa (fichier PDF, 5p, 60 Ko)
- Pages du site InVS sur les TIAC
- Rapport complet de l'INVS/Afssa (fichier PDF, 192p, 660 Ko)
- Cours sur les TIAC, poly 28 p. illustrées, prof. Corpet, École nationale vétérinaire de Toulouse 2006.
- Bilan annuel Toxi-infections alimentaires et Plaintes au Canada, du 1er avril 2005 au 31 mars 2006
- Portail de la médecine
- Portail de l’alimentation et de la gastronomie
Catégorie : Intoxication alimentaire
Wikimedia Foundation. 2010.