- Zona
-
Zona
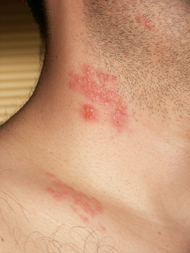
Classification et ressources externesZona cervical. Notez les vésicules, typiques. CIM-10 B02 CIM-9 053 DiseasesDB 29119 MedlinePlus 000858 eMedicine med/1007 derm/180emerg/823oph/257ped/996 Le zona est une dermatose virale fréquente, due au virus de l'herpès zoster, le même virus que la varicelle.
L'adjectif s'y rapportant est zostérien.
L'affection se complique essentiellement de douleurs qui peuvent devenir chroniques et invalidantes par névrite post-zostérienne.
Sommaire
Étiologie
Le zona est une maladie virale due à une réactivation du virus varicelle-zona ou VZV, pour Varicella Zoster Virus, appartenant à la famille des herpes virus, qui est le virus responsable de la varicelle.
Épidémiologie
L'incidence annuelle est comprise entre 1,5 et 4 nouveaux cas pour mille[1]. Elle est beaucoup plus fréquente chez la personne âgée ainsi que chez le patient immunodéprimé (dont SIDA). La surveillance de l'évolution de l'incidence en France est effectuée par le réseau Sentinelles de l'Inserm.
La fréquence des douleurs post-zostériennes atteint près de 40 % chez la personne âgée[1].
Physiopathologie
Le virus VZV, après la guérison de la varicelle, reste quiescent dans les ganglions nerveux, sans s'intégrer aux chromosomes hôtes. Le plus souvent à l'occasion d'une baisse de l'immunité (âge avancé, mononucléose, simple stress, SIDA déclaré, certains cancers, etc.), le virus se réactive dans un ou plusieurs ganglions nerveux. De là, il remonte par les fibres nerveuses jusqu'à la peau (ou les muqueuses selon les nerfs touchés), provoquant une éruption caractéristique de la varicelle. Cependant, à la différence de la varicelle, la topographie de l'éruption est limitée aux métamères des ganglions dans lesquels le virus s'est réactivé (c’est-à-dire dans une région de peau et/ou de muqueuse bien caractéristique, correspondant au territoire d'innervation du ou des nerfs correspondant aux ganglions nerveux infectés).
Les lésions microscopiques au niveau de la peau sont identiques à celles de la varicelle (présences de cellules géantes multinucléées avec infiltration de mononucléaires). Le diagnostic étant habituellement aisé, une analyse histologique n'est en général pas nécessaire
Signes cliniques
Les trois principales formes de zona sont la forme intercostale, notable par sa fréquence, et les formes ophtalmique et otitique, remarquables par le risque important de complications.
Formes habituelles
Contrairement à la varicelle où le prurit est prédominant, le zona est plus souvent marqué par des douleurs, pouvant même se montrer invalidantes dans les territoires atteints (territoire radiculaire), même après la guérison : on parle alors de douleurs post zostériennes, qui sont à classer dans les douleurs de type neurologique (douleur de désafférentation). Les douleurs sont aussi décrites comme une sensation de brûlure.
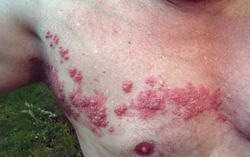
Tout comme pour la varicelle, les lésions apparaissent par poussées successives, mais limitées au territoire sensitif touché (topographie radiculaire dans le territoire du ganglion sensitif où la réactivation du virus s'est produite) : il en résulte ainsi des lésions d'âges différents, mélangeant ainsi des microvésicules, vésicules et pustules avec des croûtes sur des placards érythémateux. Ces vésicules ont des parois flasques et se remplissent d'un liquide purulent. Les croûtes tombent au bout de sept jours.
Le cas le plus fréquent est celui du zona intercostal, qui correspond à la réactivation du VZV au niveau d'un ganglion sensitif d'un nerf intercostal. Il arrive que plusieurs racines nerveuses soient touchées simultanément. Citons aussi les territoires abdomino-lombaires et pelviens, ainsi que la région cervicale (territoire d'Arnold, C2 et C3) comme régulièrement touchés, avec palpation d'adénopathies satellites.
Zona ophtalmique
Il représente environ 10 % des zonas. Le zona ophtalmique, en absence de soins, peut altérer la qualité de la vue en raison de l'atteinte de la cornée. La réactivation du virus a lieu au niveau du ganglion de Gasser et atteint le territoire sensitif de la branche V1 du nerf trijumeau, correspondant au nerf ophtalmique. L'éruption touche le front, le pourtour de l'œil (annexes de l'œil, paupières…) et la cornée, de façon unilatérale. L'atteinte cornéenne n'est pas visible par un examen direct, et nécessite un examen par lampe à fente et instillation d'un produit de coloration à la lumière bleue. Le diagnostic différentiel peut-être une atteinte herpétique, un érysipèle, une dacryocystite, un eczéma de paupière…
Les principales complications du zona ophtalmique sont :- la kératite (25 à 30 % des cas), dont la forme compliquée évolue vers l'opacification, la perforation et l'anesthésie de la cornée
- l'uvéite, c'est-à-dire une atteinte de l'iris, pouvant se compliquer en glaucome
- les atteintes de la rétine ou du nerf optique pouvant se compliquer en une baisse de l'acuité visuelle, voire en une cécité monoculaire
- une névrite optique
- une surinfection
Le traitement de cette forme de zona.
Zona otitique
C'est une forme très particulière, due à la réactivation du VZV dans le ganglion géniculé et qui touche par conséquent le nerf facial (VIIe paire crânienne), un nerf essentiellement moteur avec donc un risque de paralysie faciale. Ce type de zona débute généralement par une douleur dans la région d'une oreille puis une éruption, inconstante, se produit dans le conduit auditif externe (correspondant à la zone de Ramsay-Hunt (seul territoire d'innervation sensitive cutanée du nerf facial). Il peut par ailleurs exister des acouphènes (perception de sons qui n'ont pas d'existence réelle) et des vertiges, ainsi qu'une baisse de l'audition. La classique paralysie faciale peut survenir dès le stade douloureux ou dans les jours suivant l'éruption, avec un risque de persistance, plus ou moins importante.
Le traitement de cette forme de zona.
Complications
La majorité des atteintes par le zona sont tout à fait banales et guérissent spontanément, mais contrairement à la varicelle, le corps ne peut s'immuniser contre les récurrences sous forme de zona et la complication la plus fréquente est donc tout simplement la récidive (qui est cependant loin d'être systématique).
Il peut cependant survenir des complications plus ou moins graves, dans l'immédiat ou ultérieurement.
Complications de la phase aiguë
- douleurs intenses,
- surinfection locale (impétiginisation) et générale,
- nécrose de la peau,
- zona extensif chez l'immunodéprimé : l'éruption est plus accentuée avec des lésions bulleuses hémorragiques et nécrotiques, durée et étendue de l'éruption plus importantes. Les zonas ophtalmiques sont plus fréquents. Il existe parfois une dissémination au niveau des organes profonds, responsable d'une mortalité de 10 %.
Complications à distance
- douleurs post-zostériennes,
- cicatrices inesthétiques,
- baisse de l'acuité visuelle ou cécité (dans les suites d'un zona ophtalmique).
Traitement
La dernière conférence de consensus française sur le sujet, datant de 1998, pose les bases de cette partie de l'article[2]
À la phase aiguë
Des sensations de brûlure peuvent apparaître.
Traitement symptomatique
Le traitement du zona est en général purement symptomatique :
- Soins locaux :
- Toilette à l'eau tiède avec savon non agressif (pain dermatologique, savon surgras…) et non antiseptique.
- Antiseptique après la toilette : par exemple chlorhexidine ou fluorescéine, en solution aqueuse (et non alcoolique, trop agressif). Ce traitement est destiné à éviter la surfection bactérienne (impétiginisation).
- En cas de douleurs :
- Antalgiques de la classe I (paracétamol) à III (morphine) en fonction de l'intensité douloureuse.
- Certaines benzodiazépines comme le clonazepam (Rivotril®).
- Les anti-inflammatoires (stéroïdiens et non stéroïdiens) sont déconseillés.
- Anti-prurigineux en cas de fortes démangeaisons, l'aggravation des lésions par le grattage entraînant un risque cicatriciel.
Traitement antiviral, réservé à des cas particuliers
Le traitement antiviral, qui agit directement sur l'agent infectieux responsable du zona, est en théorie réservé aux cas pour lesquels des complications sont à craindre. Cela concerne donc essentiellement les patients immunodéprimés et la forme ophtalmique du zona.
Quand il est indiqué, le traitement doit être mis en route le plus précocement possible.
Les molécules disponibles susceptibles d'êtres actives sur le VZV sont l'aciclovir (Zovirax®), le valaciclovir (Zelitrex®) et le famciclovir (Oravir®).
Chez le patient immunodéprimé
Le traitement antiviral est systématique, faisant classiquement appel à l'aciclovir par voie intraveineuse, au minimum une semaine. Le valaciclovir et le famciclovir par voie orale sont parfois utilisés.
L'efficacité du traitement étant plus marquée s'il est débuté dans les trois premiers jours, l'idéal serait qu'un patient immunodéprimé connaisse les premiers signes d'apparition du zona, afin de démarrer le traitement le plus précocement possible.
Traitement du zona ophtalmique
Le traitement antiviral est systématique. L'aciclovir ou le valaciclovir, utilisés par voie orale sur une durée d'au moins une semaine, sont indiqués pour éviter les complications oculaires.
Le zona ophtalmique doit être systématiquement pris en charge en urgence par un spécialiste, qui jugera de l'opportunité de traitement complémentaire (aciclovir en pommade opthalmique, corticothérapie locale et/ou générale) selon le type d'atteinte oculaire.
Les corticoïdes sont formellement contre-indiqués car susceptible de provoquer une flambée de la maladie.
Traitement du zona otitique
Là encore, du fait du risque de persistance d'une paralysie faciale, le traitement antiviral est systématique. Malgré ce traitement, le risque persiste cependant. À noter que la corticothérapie est contre-indiquée pour certains en début de traitement[3].
Chez le patient immunocompétent
Le traitement antiviral est proposé aux sujets de plus de 50 ans, pour prévenir les douleurs post zostériennes plus fréquentes à partir de cet âge. Il fait appel au valaciclovir ou au famciclovir par voie orale pendant 7 jours.
Chez l'adulte de moins de 50 ans, et dans le même but, certains proposent aussi le même traitement en cas d'éruption très floride, ou de douleurs intenses lors de la phase prodromique ou de la phase éruptive. En France, le traitement antiviral du zona chez les sujets immunocompétents de moins de 50 ans ne fait pas l'objet d'une prise en charge par l'Assurance maladie.
À distance : problème des douleurs post zostériennes
Les principales molécules utilisées, outre les antalgiques usuels, sont l'amitriptyline (Laroxyl® Elavil®), la gabapentine (Neurontin®) et la carbamazépine (Tegretol®). L'amitriptyline entraine une diminution de moitié de l'intensité des douleurs chez 50% des patients, avec une moindre fréquence des paroxysmes douloureux.
Il existe aussi des traitements faisant appel à des techniques physiques, comme la neurostimulation transcutanée, ou l'injection intrathécale hebdomadaire de méthylprednisolone + lidocaïne.Prévention
Le vaccin habituel contre la varicelle chez le nourrisson n'a pas démontré actuellement une efficacité sur la prévention du zona (essentiellement en raison du manque de recul, la vaccination ayant lieu dans l'enfance et le zona survenant après la soixantaine en général).
Un vaccin contre le zona, plus fortement dosé et proche de celui utilisé pour les enfants contre la varicelle, est en cours de développement. Destiné à être injecté chez la personne âgée, il permet de diminuer de près de 50 % le risque de développer un zona, et de 65 % la survenue des douleurs post-zostériennes[4]. Cette efficacité diminue cependant avec l'âge.
La vaccination n'est logiquement pas recommandée chez la personne immunodéprimée, alors que le risque d'infection par le virus est réel. En cas de greffe de moelle ou chez les malades du sida, l'aciclovir en traitement continu est une prévention possible et démontrée.
Contagiosité
Étant donné que les vésicules et les croûtes du zona, de la même façon que celles de la varicelle, contiennent le VZV, il existe un risque contagieux pour les personnes non immunisées (c’est-à-dire celles qui n'ont jamais contracté la varicelle et non vaccinés) : ces personnes peuvent alors développer une varicelle (et non un zona qui est une réactivation interne d'une varicelle ancienne). Pour un malade atteint du zona, les personnes à éviter sont donc les très jeunes enfants et les femmes enceintes, ainsi que les personnes immuno-déprimées chez qui une varicelle pourrait avoir de graves conséquences.
Notes et références
- DW Kimberlin, RJ Whitley, Varicella–zoster vaccine for the prevention of herpes zoster, New Eng J Med, 2007;356:1338-1343
- Voir la « 11e conférence de consensus en thérapeutique anti infectieuse de la Société de Pathologie Infectieuse de Langue Française (SPILF) : Prise en charge des infections à VZV » : Méd Mal Infect. 1998 ; 28: 1-8
- « Neurologie » par Nicolas Danziger et Sonia Alamowitch ; collection Med-Line.
- MN Oxman, MJ Levin , GR Johnson et al. A vaccine to prevent herpes zoster and postherpetic neuralgia in older adults, N Engl J Med 2005;352:2271-2284
À voir
- Ophtasurf : Le zona ophtalmique : l'information médicale claire et accessible sur le zona ophtalmique
- L'atteinte oculaire dans le zona ophtalmique : P. Sempoux ; Louvain Med. 119: 233-240, 2000
- Zona : les conseils d'un dermatologue
Catégories :- Infection virale
- Infection en dermatologie
- Infection de l'œil et des annexes
- Terme médical
- Maladie en gériatrie
Wikimedia Foundation. 2010.