- Helicobacter pylori
-
Helicobacter pylori
Helicobacter pylori
Bactérie Helicobacter pylori Classification classique Règne Bacteria Division Proteobacteria Classe Epsilon Proteobacteria Ordre Campylobacterales Famille Helicobacteraceae Genre Helicobacter Nom binominal Helicobacter pylori
(Marshall et al., 1985) Goodwin et al., 1989 Retrouvez ce taxon sur Wikispecies
Retrouvez ce taxon sur Wikispecies
D'autres documents multimédia
sont disponibles sur CommonsParcourez la biologie sur Wikipédia : Helicobacter pylori est une bactérie qui infecte la muqueuse gastrique. 80 % des ulcères gastro-duodénaux sont causés par des infections de H. pylori, même si chez la plupart des humains infectés, la maladie reste asymptomatique.
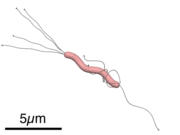
H. pylori vit exclusivement dans l'estomac humain et est le seul organisme connu pouvant survivre dans un environnement aussi acide. Elle possède une forme hélicoïdale (d'où le nom de « Helicobacter ») et peut se visser dans la paroi stomacale afin de la coloniser.
Sommaire
Histoire
En 1875, des scientifiques allemands découvrirent une bactérie hélicoïdale dans des estomacs humains. Celle-ci ne pouvait être cultivée et les recherches la concernant furent finalement abandonnées.
Cette bactérie fut redécouverte en 1982 par deux chercheurs australiens, J. Robin Warren (pathologiste) et Barry J. Marshall (gastroentérologue), qui isolaient et cultivaient des organismes à partir d'estomacs humains. Dans leur publication originelle, Warren et Marshall soutinrent que la plupart des ulcères stomacaux et gastriques étaient causés par une infection de cette bactérie, et non par le stress ou la nourriture épicée, comme on le pensait auparavant. Cette découverte leur valut le prix Nobel de physiologie et de médecine 2005.
Certains pensent que la communauté médicale mit du temps avant de reconnaître le rôle de cette bactérie dans les ulcères gastriques, pensant qu'aucune bactérie ne pouvait survivre bien longtemps dans l'environnement acide de l'estomac. Après que des études complémentaires eurent été réalisées, dont celle durant laquelle Marshall ingurgita un tube à essai de H. pylori, contracta une gastrite (il n'eut pas la patience d'attendre le développement d'un ulcère) et se soigna avec des antibiotiques (satisfaisant de ce fait 3 des 4 postulats de Robert Koch), la communauté médicale commença à changer d'avis. En 1994, le National Institutes of Health publia un texte soutenant que la plupart des ulcères gastriques récurrents étaient causés par H. pylori, et recommandait que des antibiotiques soient inclus dans le traitement.
Avant que soit reconnu le rôle de cette bactérie, les ulcères stomacaux étaient habituellement soignés par des médicaments qui neutralisaient l'acidité stomacale, ou diminuaient sa production. Malgré le fait que cette technique donnait de bons résultats, les ulcères réapparaissaient très souvent. Un médicament classiquement utilisé était le subsalicylate de bismuth. Il fonctionnait assez bien, mais fut finalement abandonné, son mécanisme d'action étant inconnu. De nos jours, il semble évident que le sel de bismuth fonctionnait comme un antibiotique, et la plupart des ulcères sont efficacement traités par des antibiotiques ciblant H. pylori.
Cette bactérie fut initialement appelée Campylobacter pyloridis, puis C. pylori (après correction grammaticale latine). Finalement, après que le séquençage de son ADN eut montré que la bactérie n'appartenait pas au genre Campylobacter, elle fut placée dans un nouveau genre : Helicobacter. Le nom pylori tire son origine du latin « pylorus », qui signifie « gardien de l'ouverture », et qui fait référence à l'ouverture circulaire (pylore) menant de l'estomac au duodénum.
Alors que H. pylori reste la seule espèce connue capable de coloniser l'estomac humain, d'autres espèces de Helicobacter ont été identifiées chez d'autres mammifères, ainsi que chez certains oiseaux.
Une autre équipe de chercheurs a montré qu' Helicobacter pylori était déjà présente dans l'estomac d'environ la moitié des Homo sapiens il y a 58 000 ans dans la souche africaine, avant les grandes migrations des êtres humains vers l'Asie et l'Europe. Ces chercheurs ont en effet observé que la diversité génétique de H. pylori diminue lorsque l'on s'éloigne de l'Afrique de l'est, de la même façon que dans la lignée humaine, et que la bactérie semble avoir migré en dehors de l'Afrique vers -58 000[1].
Structure de la bactérie
H. pylori est une bactérie Gram négatif de forme hélicoïdale, d'environ 3 micromètres de long et d'environ 0,5 micromètres de diamètre. Elle porte 4 à 6 flagelles[2]. Elle est dite microaérophile, c'est-à-dire qu'elle nécessite un apport d'oxygène, mais dans des proportions inférieures à celles trouvées dans l'atmosphère. Enfin, signalons encore qu'elle peut produire son énergie par méthanogenèse à partir d'hydrogène.
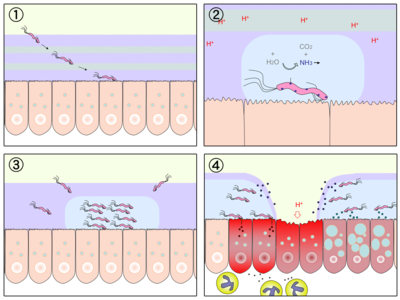
Grâce à sa forme hélicoïdale et à ses flagelles, la bactérie se glisse à travers les muqueuses de l'estomac et s'ancre aux cellules épithéliales grâce à des adhésines (protéines fixatrices). Elle sécrète alors une enzyme appelée « uréase » qui transforme l'urée en ammoniac et en dioxyde de carbone. Cet ammoniac va partiellement neutraliser l'acidité gastrique (qui sert entre autres à tuer les bactéries). Malheureusement, l'ammoniac est toxique pour les cellules épithéliales, et va, de concert avec d'autres produits sécrétés par H. pylori (protéases, catalases, phospholipases, etc.) endommager la surface des cellules épithéliales, enclenchant de ce fait le processus de formation d'ulcères.
Des études récentes tendent à montrer que certaines souches de cette bactérie possèdent un mécanisme particulier d'injection d'agents inflammatoires dans les cellules stomacales.
Épidémiologie
Environ deux tiers de la population mondiale sont infectés par cette bactérie. Le taux d'infection varie d'un pays à l'autre : environ 25 % dans les pays occidentaux avec d'importantes disparités. Le taux est plus élevé dans les pays du Tiers-Monde. Dans ces derniers, il est courant de rencontrer des enfants infectés, probablement à cause des mauvaises conditions sanitaires. Aux États-Unis, par contre, les personnes atteintes sont essentiellement des personnes âgées (plus de 50 % de personnes contaminées au-delà de 60 ans, contre environ 20 % chez les moins de 40 ans), ainsi que les personnes les plus démunies.
Le taux d'infection est essentiellement en fonction des conditions d'hygiène, ainsi que du degré d'utilisation des antibiotiques. Néanmoins, des résistances contre certains antibiotiques sont apparues chez certaines souches de H. pylori. Par exemple, on peut trouver en Grande-Bretagne certaines souches résistantes au métronidazole.
Infection et diagnostic
L'infection peut être symptomatique ou asymptomatique (c'est-à-dire avec ou sans effets visibles). On estime d'ailleurs que 70 % des infections sont asymptomatiques.
Cette bactérie a été isolée dans des selles, de la salive et sur des plaques dentaires, ce qui laisse à supposer qu'une transmission est possible par ingestion de selles ou par voie gastro-orale.
Si elle n'est pas soignée par une prise d'antibiotiques, il semblerait qu'une infection par H. pylori pourrait persister durant toute la vie de l'individu. Le système immunitaire humain ne serait donc pas capable d'éradiquer ce parasite à cause de mécanismes mis en place par l'hélicobacter pour déjouer les défenses immunitaires.
Il est possible de détecter la présence de H. pylori par un simple test sanguin (détection d'anticorps spécifiques ; le test sérologique est fiable pour détecter une infection mais il ne l'est pas pour vérifier le succès d'un traitement anti-helicobacter car les anticorps subsistent plusieurs mois après une éventuelle éradication), par ingestion d'urée marquée au carbone13 (si le patient est infecté, cette urée est métabolisée par H. pylori, produisant ainsi du CO2 marqué, qui est ensuite expulsé hors du corps via les poumons, et peut donc être détecté par analyse du gaz expiré), par endoscopie (l'objectif étant de détecter l'éventuelle présence d'uréase), ou enfin par mise en culture de tissus supposés contaminés par le micro-organisme. Les biopsies réalisées lors de la gastroscopie permettent aussi de constater d'éventuelles lésions atrophiques au niveau de l'antre et du fundus.
Parfois, Helicobacter pylori peut infecter le duodénum en cas de métaplasie (transformation d'une partie du tissu du duodénum en tissu gastrique).
Maladies liées à cette infection
Helicobacter pylori cause plusieurs maladies plus ou moins graves suivant les individus. Ce germe cause :
- Une dyspepsie non ulcéreuse
- Des ulcères gastriques et/ou duodénaux
- Des gastrites chroniques le plus souvent localisées au niveau de l'antre mais qui s'étendent parfois au niveau du fundus. On parle alors dans ce cas de pangastrite.
- Une malabsorption de la vitamine B12
- Des gastrites atrophiques entraînant une hypochlorydrie voire une achlorhydrie.
- Des métaplasies intestinales qui traduisent un stade pré-cancéreux.
- Des cancers (le cancer de l'estomac - adénocarcinome - et le lymphome de Malt gastrique) : l'helicobacter serait l'un des facteurs de risque principal du cancer gastrique[3]. L'éradication de ce germe permet de diminuer notablement la fréquence de ce type de cancer[4] [5].
Par contre la présence de l'helicobacter serait protectrice contre le cancer de l'œsophage[6]. Ce type de cancer est cependant beaucoup plus rare que celui de l'estomac.
Traitement de l'Infection
Le traitement diminue sensiblement le risque de récidive d'un ulcère gastrique et en améliore la cicatrisation[7].
En cas de dyspepsie non compliqué, il en améliore les symptômes[8].
Il pourrait par ailleurs diminuer le risque de survenue d'un cancer de l'estomac en cas de lésion pré-cancéreuse[9].
Il existe plusieurs recommandations internationales sur la prise en charge de l'helicobacter. Les européennes sont connues sous le nom de Conférence de consensus Maastrich III et ont été publiées en 2007[10]. Les recommandations américaines ont été publiées la même année[11].
L'efficacité du traitement est vérifié le plus souvent par la négativation du test respiratoire à l'uréase.
Traitement antibiotique
Cette infection se soigne classiquement à l'aide d’une trithérapie associant 2 antibiotiques à un IPP (inhibiteur de la pompe à protons) pour neutraliser l'acidité gastrique.
Il existe plusieurs combinaisons :
- amoxicilline + clarithromycine + IPP
- amoxicilline + métronidazole + IPP
- métronidazole + tétracycline + IPP
- metronidazole + clarithromycine + IPP
La durée habituelle de traitement est entre une et deux semaines[12].
La lévofloxacine et la rifabutine lorsque celles-ci sont associées à l'amoxicilline auraient également une bonne efficacité. Cependant ces traitements ne doivent être utilisés qu'en seconde ligne. Une résistance aux antibiotiques commence cependant à apparaître avec près de 20 % d'échecs d'éradication[13]. Une autre piste consiste en un traitement séquentiel comportant deux cures successives de 5 jours avec plusieurs antibiotiques différents. Cette approche semble plus efficace mais plus complexe que le traitement standard[14].
Autres traitements
Il existe des approches préventives ou des thérapeutiques dites naturelles[15]. L'efficacité de la mastication de résine de Pistachia lentiscus (lentisque pistachier), arbre méditerranéen exploité surtout dans l'île grecque de Chio, a été vérifiée[16].
Des sels de bismuth (métal lourd) peuvent aussi être utilisés en association avec une trithérapie. Cependant le bismuth est interdit en France depuis les années 1970 suite à des cas d'intoxication avec troubles rénaux, ainsi que des encéphalopathies répertoriées. Le bismuth continue à être prescrit avec succès dans de nombreux autres pays.
En 2002 un essai vaccinal avait été tenté mais celui-ci a été abandonné parce que les effets secondaires étaient trop importants. Ces effets étaient liés à l'adjuvant utilisé (toxine cholérique). De plus l'immunisation n'était pas suffisamment efficace. Seule une réduction de la concentration bactérienne a été observée. Les chercheurs tentent de mettre au point des adjuvants non toxiques permettant de stimuler efficacement la réponse immunitaire. L'immunisation des muqueuses est très complexe. Le vaccin est toujours en cours d'étude et devrait voir le jour dans quelques années. Celui-ci devrait permettre de traiter l'infection ainsi que la prévenir. Au cours de l'année 2007 les chercheurs ont élucidé les mécanismes permettant à la bactérie d'échapper au système immunitaire[17].
Il est aussi possible de réduire l'infection (dans les cas ou les différents traitements ont échoué), sans pour autant l'éliminer, en buvant du jus de canneberge. Certaines molécules (proanthocyanidines à haut poids moléculaire) présentes dans la canneberge seraient efficaces pour empêcher l'adhésion de la bactérie aux cellules gastriques. Les bactéries sont alors éliminées naturellement lorsque l'estomac se vide.
Les médecins cubains traitent les cas de gériadis, d'ulcères ou d'inflamation gastriques et/ou intestinale par des huiles végétales ozonées (produit naturel dû à l'embargo), avec des résultats positifs[18].
Les Indiens Kunas d'Amérique centrale sont habitués à traiter les maux d'estomacs avec du Piper multiplinervium, herbe contenant des substances efficaces contre le germe[19].
Notes et références
- ↑ Linz B, Balloux F, Moodley Y et Als. An African origin for the intimate association between humans and Helicobacter pylori, Nature, 2007;445:915-918 doi:10.1038/nature05562
- ↑ Helicobacter pylori
- ↑ Talley NJ, Fock KM, Moayyedi P, Gastric Cancer Consensus conference recommends Helicobacter pylori screening and treatment in asymptomatic persons from high-risk populations to prevent gastric cancer, Am J Gastroenterol, 2008;103:510-514
- ↑ Fukase K, Kato M, Kikuchi S, et als for the Japan Gast Study Group. Effect of eradication of Helicobacter pylori on incidence of metachronous gastric carcinoma after endoscopic resection of early gastric cancer: an open-label, randomised controlled trial, Lancet, 2008;372:392-397
- ↑ Fuccio L, Zagari RM, Eusebi LH et Als. Meta-analysis: Can Helicobacter pylori eradication treatment reduce the risk for gastric cancer?, Ann Intern Med, 2009;151:121-128
- ↑ Rokkas T, Pistiolas D, Sechopoulos P, Robotis I, Margantinis G, Relationship between Helicobacter pylori infection and esophageal neoplasia: a meta-analysis, Clin Gastroenterol Hepatol, 2007;5: 1413-1417
- ↑ Ford AC, Delaney BC, Forman D, Moayyedi P, Eradication therapy in Helicobacter pylori positive peptic ulcer disease: systematic review and economic analysis, Am J Gastroenterol, 2004;99:1833-55
- ↑ Zagari RM, Fuccio L, Bazzoli F, Investigating dyspepsia, BMJ, 2008;337:a1400
- ↑ Wong BC, Lam SK, Wong WM, Chen JS, Zheng TT, Feng RE, et als, China Gastric Cancer Study Group. Helicobacter pylori eradication to prevent gastric cancer in a high-risk region of China: a randomized controlled trial, JAMA, 2004;291:244-5
- ↑ Malfertheiner P, Megraud F, O’Morain C, Bazzoli F, El-Omar E, Graham D, et als. Current concepts in the management of Helicobacter pylori infection: the Maastricht III consensus report, Gut, 2007;56:772-81
- ↑ Chey WD, Wong BCY, American College of Gastroenterology, Guideline on the management of Helicobacter pylori infection, . Am J Gastroenterol, 2007;102:1808-25
- ↑ Malfertheiner P, Megraud F, O'Morain C, Bazzoli F, El-Omar E, Graham D, et als. Current concepts in the management of Helicobacter pylori infection: the Maastricht III Consensus Report, Gut, 2007;56:772-81
- ↑ Vakil N. Helicobacter pylori treatment: a practical approach, Am J Gastroenterol. 2006;101:497-9
- ↑ Jafri NS, Hornung CA, Howden CW, Meta-analysis: Sequential therapy appears superior to standard therapy for helicobacter pylori infection in patients naive to treatment, Ann Int Med, 2008;148!923-931
- ↑ English J, Dean W, A natural approach to a healthy digestive tract, new research on H. pylori
- ↑ Huwez F.U., Thirlwell D., Mastic Gum kills Helicobacter pylori, New-England Journal of Medicine, 339:1946, Dec. 24, 1998
- ↑ Helicobacter pylori inflammation, immunity, and va...[Helicobacter. 2007] - PubMed Result
- ↑ Kulyoshina NV, Kiseloyova SV, Fatichov RR, Peretyagin SP, Kostina OV, Kuleshin VN, Struchkov AA, Ozone therapy of a duodenum ulcerous disease, 4to Simposio Internacional de Aplicaciones del Ozono, 2004
- ↑ Rüegg T, Calderón AI, Queiroz EF, Solís PN, Marston A, Rivas F, Ortega-Barría E, Hostettmann K, Gupta MP, 3-Farnesyl-2-hydroxybenzoic acid is a new anti-Helicobacter pylori compound from Piper multiplinervium, Jour. of Ethnopharmacology, 2006;103:461-7
Liens externes
- Le test respiratoire à l’urée marquée au 13C pour la détection de Helicobacter pylori : possibilités d’application au Québec. AETMIS, 2005
- Réduire l'infection à hélicobacter par les huiles essentielles
- Portail de la microbiologie
- Portail de la médecine
Catégories : Portail:Microbiologie/Articles liés | Bactérie (nom scientifique) | Epsilonproteobacteria
Wikimedia Foundation. 2010.