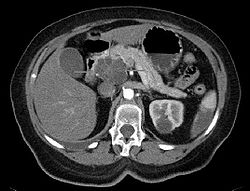
- Adénocarcinome du pancréas
-
Cancer du pancréas
Le cancer du pancréas, ou adénocarcinome pancréatique est un cancer digestif dont le pronostic est très sombre. Les tumeurs neuro-endocrines du pancréas sont un autre type de cancer, dont la présentation et le pronostic sont radicalement différents. Ils sont présentés dans l'article tumeur neuro-endocrine.
Sommaire
Épidémiologie
Incidence et mortalité
Incidence et mortalité du cancer du pancréas[1] taux pour
100 000 personnesIncidence Mortalité Pays H F H F Finlande 13,0 9,9 12,8 Suède 9,8 Suisse 11,3 7,6 11,8 7,8 Union Européenne 9,7 6,5 10,7 7,3 France 8,0 4,2 Luxembourg 8,3 Portugal 4,9 Légende des couleurs des cellules Pays de l'UE où le taux est le plus élevé 11,1 Pays de l'UE où le taux est le moins élevé 7,6
Il touche un peu plus souvent l'homme que la femme avec une incidence qui augmente avec l'âge (pic de fréquence à 75 ans pour l'homme, 80 ans pour la femme). Pour les 65 ans et plus, le cancer du pancréas concerne à Genève environ 5% et 6,5% des patients masculins, respectivement féminins atteints de cancer (en tête, pour les hommes le cancer du poumon avec 22,4% et pour les femmes le cancer du sein avec 19,8%). Le cancer du pancréas est responsable de 2500 décès par an en France.Facteurs de risque
Les facteurs favorisants connus sont une pancréatite chronique (post-alcoolique, tropicale, ou dans le cadre d'une mucoviscidose) ou un tabagisme. L'obésité est également un facteur de risque[2].
Symptômes
Le développement du cancer au niveau de la tête du pancréas (60-70% des cas) crée un obstacle des voies biliaires responsable d'une dilatation rapide de la vésicule biliaire, un ictère (par rétention biliaire) et un prurit (démangeaison) causé par l'ictère.
Si le cancer se développe au niveau de la queue du pancréas (7%), le tableau clinique est dominé par des douleurs épigastriques transfixiantes (irradiante vers les lombes), accompagnée d'une masse épigastrique.
Les autres signes du cancer sont une altération parfois importante de l'état général (asthénie, anorexie amaigrissement), une occlusion haute par compression ou envahissement de l'estomac ou du duodénum, une hépatomégalie irrégulière secondaire à un envahissement métastatique du foie.
Enfin la destruction du pancréas peut entrainer une insuffisance pancréatique exocrine (malabsorption et diarrhée) et endocrine (diabète).
Diagnostic
Le diagnostic repose sur la biopsie pancréatique ou hépatique en cas de métastases. Cette biopsie peut être réalisée par voie trans-cutanée, au cours d'un fibroscopie gastro-duodénale, ou pendant la chirurgie.
Un dosage de l'ACE et du Ca 19-9 peuvent orienter vers un adénocarcinome, des dosages hormonaux peuvent caractériser une tumeur endocrine.
Imagerie
L'échographie n'est pas la technique de référence pour visualiser le pancréas, organe situé profondémment dans l'abdomen et dont l'observation est gênée par l'interposition des gaz digestifs. Cet examen reste cependant fréquemment de première intention dans l'exploration de douleurs abdominales. Il permet, par ce biais, de découvrir un nombre notable de tumeur du pancréas. Sa sensibilité est de 75%, inférieure à celle du scanner[3]. Une échographie normale ne permet donc pas d'éliminer un cancer pancréatique.
Le scanner abdominal avec injection d'un produit de contraste iodé, reste l'examen de référence. Il permet, par ailleurs, de mieux juger de l'extension locale et de l'existence de métastases, en particulier au niveau du foie.
L'IRM a une sensibilité intermédiaire entre le scanner et l'échographie[3].
L'endoscopie permet de glisser un tube dans le duodénum jusqu'à l'émergence du canal pancréatique. Une injection à ce niveau d'un produit de contraste avec radiographie permet de faire une cholangiopancreatographie. Ce dernier examen peut occasionellement détecter un rétrécissement sur l'un des canaux, pouvant témoigner d'une tumeur compressive. Cet examen a cependant un faible rendement au niveau diagnostic. En couplant l'endoscope avec une sonde d'échographie, on obtient une échoendoscopie. Cet examen a une très bonne sensibilité pour détecter des tumeurs, même de petites tailles[4]. Cet examen permet également d'effectuer une biopsie dirigée.
Le but est de visualiser la tumeur pancréatique, et de rechercher des métastases ganglionnaires, hépatiques, ou péritonéales. On étudie également les rapports avec la veine porte.
Le cancer du pancréas peut se présenter sous différentes formes : - dans 90% des cas, atteinte de la tête du pancréas ; - 10% des cas correspondent à un cancer du corps ou de la queue du pancréas.
Anatomopathologie
L'adénocarcinome pancréatique peut présenter plusieurs formes histologiques :
- l'adénocarcinome ductulaire qui représente 90 % de l'ensemble des cas et 70% des cancers de la tête du pancréas ;
- le cystadénocarcinome mucineux de meilleur pronostic ;
- le carcinome intra-ductulaire mucineux, également de meilleur pronostic ;
- l'adénocarcinome acinaire.
Il existe des tumeurs kystiques du pancréas pouvant dégénérer (cystadénocarcinome) ou des tumeurs des canaux excréteurs du pancréas (TIPMP).
Diagnostic différentiel
Il existe des cancers du pancréas endocrines (très rares : vingt fois moins fréquent que les exocrines), révélées par leur sécrétion hormonale, donnant alors : un insulinome, glucanome, VIPome... Les tumeurs, souvent très petites, sont alors difficiles à localiser et à réséquer. Un ampullome (tumeur de l'ampoule de Vater) peut donner une symptomatologie identique à l'adénocarcinome de la tête, mais il s'agit d'une tumeur des voies biliaires, de bien meilleur pronostic. De même un cholangiocarcinome du bas cholédoque peut être confondu avec un cancer du pancréas. Le pronostic est très sombre.
Classifications
La classification TNM (UICC 2002)
T (Tumeur)
- Tx Renseignements insuffisants pour classer la tumeur primitive
- T0 Pas de signe de tumeur primitive
- Tis Carcinome in situ
- T1 Tumeur limitée au pancréas, <2 cm dans son plus grand diamètre
- T2 Tumeur limitée au pancréas, > 2 cm dans son plus grand diamètre
- T3 Tumeur étendue directement à n'importe lequel des organes suivants : duodénum, canal biliaire, tissu péripancréatique.
- T4 Tumeur étendue directement à n'importe lequel des organes suivants : estomac, rate, côlon, gros vaisseaux adjacents
N (Adénopathies régionales)
- Nx Renseignements insuffisants pour classer les adénopathies régionales
- N0 Pas de métastase ganglionnaire régionale
- N1 Envahissement des ganglions lymphatiques régionaux
- N1a Envahissement d'un seul ganglion
- N1b Envahissement de plusieurs ganglions
M (Métastases à distance)
- Mx Renseignements insuffisants pour classer les métastases à distance
- M0 Pas de métastase à distance
- M1 Présence de métastase(s) à distance
Facteurs pronostiques
Le cancer du pancréas est une tumeur de très mauvais pronostic.
Lorsque le diagnostic de cancer de pancréas est porté, la chance de survie à 5 ans est de 1 à 4 %. Vingt pour cent des patients opérés de façon complète sont vivants à 5 ans. En revanche pour les patients non opérables et métastatiques la survie médiane est de 6 mois et la survie à 5 ans est nulle.
Traitement
Compte tenu de la gravité du pronostic, il est légitime d'envisager un traitement agressif chez les patients en bon état général pour lesquels un traitement chirurgical optimal est possible. Lorsque le patient n'est pas opérable (mauvais état général, lésion non opérable, métastases) la qualité de vie doit être préservée le plus longtemps possible. Les soins de support ont alors une place prépondérante.
Méthodes thérapeutiques
La chirurgie
La chirurgie était le traitement de première intention pour une tumeur n'excédant pas un certain volume et ne présentant pas de métastase ou de contact trop intime avec la veine porte. Mais la localisation de cette tumeur fait qu'elle n'est pas facile d'accès (beaucoup de veines sont derrière). Par ailleurs, des protocoles récents montrent un avantage à pratiquer une radio-chimiothérapie pré et post opératoire dans des cas sélectionnés. L'exérèse n'est possible que dans 20 % des cas. La rechute loco-régionale survient cependant dans 70 à 80 % des cas. La chirurgie d'exérèse de la tête du pancréas (duodéno-pancréatectomie céphalique) est lourde, du fait des rapports veineux, digestifs, et biliaires. Elle ne peut être proposée qu'à un patient en bon état général, en l'absence de tare respiratoire ou cardiaque. Pour les tumeurs de la queue du pancréas, la chirurgie de référence est la spléno-pancréatectomie caudale.
Dans le cas où aucune chirurgie curative n'est possible, on préférera, au besoin, une chirurgie palliative visant à traiter les symptômes, en permettant l'écoulement de la bile et du bol alimentaire : double dérivation bilio-digestive. Ces dérivations sont de plus en plus souvent réalisées par voie endoscopique, avec mise en place d'endoprothèses biliaires et duodénales.
La radiothérapie ou radio-chimiothérapie
En cas de tumeur évoluée, la radio-chimiothérapie est utilisée soit après la chirurgie soit à la place de celle-ci . La radiothérapie délivre 45 à 50 Gy en 5 à 6 semaines et est associée au 5-FU continu à faible dose. Utilisée à la suite de la chirurgie, en situation "adjuvante", la radiochimiothérapie permet une diminution des rechutes locales mais le gain en survie reste faible. Cette stratégie est controversée à l'heure actuelle.
La chimiothérapie
La chimiothérapie est utilisée principalement en situation métastatique, en complément des traitements symptomatiques (chirurgie de dérivation, nutrition, traitements antalgiques, soutien psychologique). Les produits utilisés sont le 5-FU, le cisplatine, la gemcitabine et l'oxaliplatine. Dans les maladies métastatiques, l'effet palliatif est démontré pour la gemcitabine et la combinaison 5-FU et cisplatine. En situation adjuvante, c’est-à-dire après une chirurgie à visée curative, la chimiothérapie permet de déduire le risque de récidive ou de retarder celle-ci.
Les protocoles de chimiothérapie validés dans le cancer du pancréas sont :
- Gemcitabine
- Gemcitabine 1000 mg/m² hebdomadaire 7 semaines sur 8 puis 3 semaines sur 4
- Cisplatine - LV5FU2 simplifié
- Cisplatine 50 mg/m²
- Acide Folinique 400 mg/m²
- 5FU 400 mg/m² à J1
- 5FU 2400 mg/m² pendant 44 heures
- GEMCIS
- Gemcitabine [/b]1000 mg/m²
- Cisplatine [/b]25 mg/m²
- J1, J8, J15 reprise à J28
- GEMOX
- Gemcitabine 1000 mg/ m² à J1
- Oxaliplatine 100 mg/ m² à J2
- J1 = J14
Stratégies thérapeutiques
Les stratégies thérapeutiques présentées ici sont inspirées du référentiel de la Fédération Française de Cancérologie Digestive de 2005. Les modes de traitement peuvent varier d'un pays à l'autre et d'une région à l'autre.
Tumeur réséquable
Pour des tumeurs de petite taille, chez des patients en mesure de supporter une chirurgie d'éxérèse à visée curative. le traitement de référence est une chirurgie à visée curative de type duodéno-pancréatectomie céphalique pour les tumeurs de la tête du pancréas et une spléno-pancréatectomie caudale pour les lésions de la queue du pancréas. Le traitement adjuvant dépendra de la qualité de la résection.
- en cas de résection complète avec des marges suffisantes (résection R0), le traitement adjuvant comprendra une chimiothérapie LV5FU2 pendant 6 mois.
- en cas de résection incomplète microscopique (R1) ou macroscopique (R2) le traitement adjuvant comprendra soit une chimiothérapie de type 5FU-cisplatine ou gemcitabine pendant six mois soit une radio-chimiothérapie.
Tumeur non opérable
Si la tumeur n'est pas réséquable d'emblée mais qu'il est probable qu'un traitement par radiothérapie ou chimiothérapie permettra de réduire suffisamment la tumeur pour la rendre opérable, il est possible de débuter le traitement par une association radio-chimiothérapie (avec 5FU-cisplatine) et de réévaluer par la suite l'opérabilité de la lésion. Si la lésion n'est définitivement pas opérable, le choix est possible entre une chimiothérapie seule, une association de radio-chimiothérapie ou une chimiothérapie suivi d'une association de radio-chimiothérapie pour les patients dont la tumeur a diminué sous chimiothérapie.
Tumeur métastatique
1re ligne : gencitabine ou 5FU-cisplatine 2e ligne : gencitabine, GEMOX ou 5FU-cisplatine en fonction de la première ligne.
Les essais thérapeutiques
Pour les patients opérés de façon satisfaisante, les essais actuels étudient l'intérêt d'un traitement adjuvant comprenant une chimiothérapie à base de gemcitabine, suivi d'un association radiochimiothérapie, également avec de la gemcitabine. Pour les patients dont la tumeur n'est pas opérable, on évalue une association radio-chimiothérapie avec un protocole de chimiothérapie de type GEMOX (GERCOR DO3-1). Pour les patients en phase métastatique, des thérapies ciblées sont introduite. L'erlotinib est un inhibiteur de tyrosine kinase qui a montré un certain intérêt dans le cancer du poumon métastatique. Ce produit a obtenu une AMM en première ligne métastatique du cancer du pancréas suite à une présentation à l'ASCO en 2005[5] Le bévacuzimab est un anticorps anti VEGF, utilisé de façon régulière dans le cancer du colon et dont l'intérêt se précise dans le cancer du sein et du poumon.
Notes
- ↑ [pdf]Le registre genevois des tumeurs
- ↑ Li D, Morris JS, Liu J et Als. Body Mass Index and risk, age of onset, and survival in patients with pancreatic cancer, JAMA, 2009;301:2553-2562
- ↑ a et b Bipat S, Phoa SS, van Delden OM, Bossuyt PM, Gouma DJ, Laméris JS, et als. Ultrasonography, computed tomography and magnetic resonance imaging for diagnosis and determining resectability of pancreatic adenocarcinoma: a meta-analysis, J Comput Assist Tomogr, 2005;29:438-45
- ↑ DeWitt J, Deveraux B, Chriswell M, McGreevy K, Howard T, Imperiale TF, et als. Comparison of endoscopic ultrasonography and multidetector computed tomography for detecting and staging pancreatic cancer, Ann Intern Med, 2004;141:753-63
- ↑ [Moore MJ, Golstein D, Hamm J, A. Figer, J. Hecht, S. Gallinger et al. Erlotinib improve survival when added to gemcitabine in patients with advanced pancreatic adenocarcima. A phase III trial. The National Cancer of Canada Clinical Trials Group (NCI-CTG). . Proc Am Clin Oncol 2005; 25:1s (abstr 1). Moore et al. Proc ASCO 2005]
Liens externes
- Portail de la médecine
Catégories : Maladie du pancréas | Tumeur de l'appareil digestif
Wikimedia Foundation. 2010.