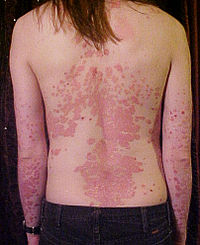
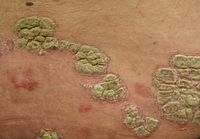
- Psoriasis
-
Classification internationale
des maladiesCIM-10 : L40 Le psoriasis est une maladie de la peau d'origine mal connue, en partie génétique. Cette affection dermatologique touche 1 à 3 % de la population mondiale, aussi bien chez les femmes que chez les hommes.
Dans sa forme bénigne, le psoriasis se limite au cuir chevelu, aux ongles, aux genoux, aux coudes, aux pieds, aux mains et, parfois, aux organes génitaux. Dans les cas graves, il s'étend et peut gagner la totalité du corps.
Cette dermatose chronique évolue de façon très individuelle, avec des poussées, mais aussi des rémissions au cours desquelles les lésions disparaissent. On dit alors que le psoriasis est « blanchi ». Le répit est de durée très variable et la rémission souvent incomplète.
À ce jour, aucun traitement curatif permettant de guérir complètement du psoriasis n'est connu ; il est toutefois possible de maîtriser le psoriasis, de diminuer l'étendue des lésions et d'améliorer la vie des patients.
 Plaque psoriatique
Plaque psoriatique
Sommaire
Historique
L'une des premières descriptions précises en a été faite par le britannique Robert Willan dans son traité des maladies de la peau datant de 1808. L'inventeur américain Benjamin Franklin en souffrait[1]. L'écrivain John Updike en a fait la description de sa propre atteinte dans une nouvelle tirée du recueil Problèmes (1979).
Les causes
Les causes précises en sont inconnues bien que, dans près de 30 % des cas[2], on puisse retrouver une prédisposition familiale à la développer, surtout si des facteurs externes viennent se rajouter. La maladie aurait des composantes génétique, auto-immune[3], microbiologique et environnementale ou alimentaire (l'arrêt de la consommation de produits laitiers ou certaines autres denrées reviennent souvent dans les témoignages de personnes ayant réussi à s'en débarrasser sans faire intervenir un traitement en parallèle).
L'épiderme se renouvelle trop rapidement, en seulement quatre à six jours, au lieu des trois semaines habituelles ce qui génère des inflammations localisées. Les cellules épidermiques s'accumulent à la surface de la peau et forment une couche de pellicules blanches appelées squames. Parfaitement inoffensives, celles-ci ont pourtant le désavantage d'être inesthétiques. La présence de nombreux leucocytes dans le derme a suggéré le rôle du système immunitaire.
Comme indiqué précédemment, il existe pour un petit tiers des personnes atteintes une composante familiale au psoriasis (restent à déterminer les autres facteurs entrant en jeu) : près de 30% des patients atteints ont un membre de leur famille ayant également la même maladie[4]. Un certain nombre de gènes ont été identifiés comme marqueurs potentiels de risque, dont le PSORS. Le plus important semble être le PSORS1 situé sur le chromosome 6 et qui serait responsable de près du tiers des psoriasis familiaux[5].
Les poussées de psoriasis sont parfois liées au stress. Elles peuvent aussi avoir pour origine un facteur infectieux (infection streptococcique, par exemple). Leur fréquence est très variable et, d'une manière générale, le facteur déclenchant de la poussée n'est pas identifiable. La consommation excessive d'alcool est un facteur d'aggravation du psoriasis.
Certains médicaments exacerbent parfois le psoriasis mais leur arrêt doit être discuté au cas par cas, celui-ci pouvant comporter d'autres risques, cardio-vasculaires en particulier. Ce sont essentiellement ceux de la classe des bêta-bloquants. D'autres molécules ont été rapportées comme potentiellement aggravantes, avec un risque cependant moindre. Ce sont les sartans[6] et l'énalapril[7].
Au contraire, l'exposition solaire a un rôle protecteur net.
Durant la grossesse, on observe généralement une diminution des poussées avec une aggravation par contre à la suite de celle-ci. Le mécanisme invoqué est celui d'une immuno-modulation par les taux élevés de progestérone et d'œstrogènes qui entraînent une stimulation de l'immunité dépendant des lymphocytes B mais une diminution de l'activité immunitaire des lymphocytes T. La progestérone est reconnue comme ayant un rôle immuno-modulateur clé durant la grossesse[8].
Épidémiologie
Sa prévalence est variable suivant la couleur de la peau : elle est plus fréquente chez les personnes de peau blanche, concerne entre 1 et 3% de la population[9] et atteint de manière équivalente les deux sexes.
Le psoriasis connaît deux périodes propices : entre 10 et 20 ans et surtout entre 50 et 60 ans[10]. Pour se manifester, cette affection inflammatoire a besoin d'un terrain héréditaire et d'un facteur déclenchant. Si l'un des deux parents est atteint, le risque pour l'enfant de la développer est de 5 à 10%.
Types de psoriasis
Psoriasis en plaques
Appelé également psoriasis vulgaris, il s'agit de la forme la plus courante du psoriasis (plus de 90% des cas[9]) qui a donné son nom à la maladie: "grandes squames". Les lésions cutanées sont rouges, irritées, squameuses et infiltrées. La région centrale en est normale. Lorsque les squames se détachent, elles laissent l'épiderme à vif, parfois saignant.
La localisation des plaques est à peu près symétrique, concernant essentiellement la région des coudes, des genoux, le cuir chevelu, le bas du dos ou la région péri-ombilicale. Elle peut atteindre également des zones précédemment cicatricielles ou sur lesquelles s'exercent des traumatismes (Phénomène de Koebner).
Psoriasis en gouttes
Le psoriasis en goutte (ou psoriasis guttata), comme son nom l'indique, se caractérise par un éparpillement de petites gouttes de psoriasis sur tout le corps. On n'observe pas de plaques mais des gouttes, qui ont l'avantage, de par leur taille réduite, de "blanchir" plus vite et donc de rester "irritantes" à vif moins longtemps. On les retrouve sur toutes les zones de frottement : bas ventre, bas du dos (taille des pantalons) avant-bras, tour de poitrine (soutiens-gorge) mais aussi cheveux et pavillon externe de l'oreille.
Psoriasis pustuleux
Il résulte de l'exagération du phénomène d'exocytose de polynucléaires qui caractérise le psoriasis ; cliniquement : pustules plates blanc-jaunâtre (amicrobiennes) avec une tendance à la coalescence. Histologiquement : pustule spongiforme de Kogoj. Ce type de psoriasis est en général palmo-plantaire. On parle aussi d'acropustulose pour signifier qu'il concerne les extrémités.
Psoriasis inversé ou psoriasis des plis
Plaque rouge vif, bien limitée, brillante, lisse, et peu ou pas squameuse. Atteinte des grands plis (inter-fessiers, inguinaux débordant sur la région génitale, sous mammaire, plus rarement poplités et axillaire) et moins souvent des petits plis (ombilic)
Psoriasis érythrodermique
C'est une atteinte de la quasi totalité du système tégumentaire, qui est rouge, parfois humide, œdémateux, couvert de squames fines. Il existe des signes généraux (fièvre, anorexie), parfois des adénopathies. Les risques sont : surinfections, troubles hydroélectrolytiques, déshydratation. Dans la majorité des cas l'hospitalisation s'impose.
Atteinte unguéale
L'atteinte de l'ongle est présente dans la moitié des cas de psoriasis[9]. Il s'agit le plus souvent d'un simple piqueté blanchâtre de l'ongle (dépressions ponctuées en dés à coudre), avec parfois une fragilité de ce dernier avec possibilité de séparation en feuillets.
Arthrite psoriasique
Inflammation conjuguée produisant les symptômes de l'arthrite chez des patients qui ont développé un psoriasis ou en développeront un.
Appelé aussi rhumatisme psoriasique, il touche environ 5% (mais le chiffre peut atteindre 25% dans certaines publications[11]) des psoriasiques, et s'associe en général à des lésions cutanées (qui, rarement, peuvent débuter après le rhumatisme). C'est un rhumatisme inflammatoire chronique, déformant, qui peut être très invalidant, dont on décrit deux grandes formes, qui peuvent être associées :
- Rhumatisme axial : aspect très proche de la pelvispondylite rhumatismale : SPA (cou, dos, sacro-iliaques) et survient le plus souvent chez des hommes porteurs de l'HLA-B27.
- Rhumatisme périphérique : aspect proche de la polyarthrite rhumatoïde, avec cependant une prédilection pour les inter phalangiennes distales (la peau des doigts, les ongles, sont le plus souvent atteints de psoriasis). Pas d'association avec l'HLA-B27.
Certaines formes peuvent se développer à la suite d'un traumatisme articulaire.
Autres effets
Effet sur la qualité de la vie
Effet inesthétique handicapant le sujet dans sa vie quotidienne, peut s'avérer particulièrement désagréable également par le biais de démangeaisons intenses.
Lorsque le psoriasis s'étend sur les parties génitales, les relations sexuelles deviennent plus délicates car très douloureuses.
Effets cardio-vasculaires
Les porteurs de psoriasis auraient un risque plus grand de faire un infarctus du myocarde, d'autant plus que l'atteinte est étendue[12].
Évolution
Elle se fait par poussées avec des rémissions (guérison apparente) plus ou moins complète atteignant parfois quelques dizaines d'années.
Histologie
L'examen au microscope d'un échantillon de peau atteinte n'est guère utile en pratique courante, l'examen clinique étant le plus souvent évident.
Cet examen montre une augmentation de l'épaisseur de l'épiderme, la présence de nombreux vaisseaux sanguins particulièrement tortueux dans le derme avec infiltration dans ce dernier par des leucocytes.
En peau non atteinte, l'examen au microscope est strictement normal.
Traitement
Traitement local
Le traitement local consiste à appliquer une crème sur la zone du psoriasis.
- Corticostéroïdes : ces derniers ont un effet favorable sur le psoriasis, malheureusement les plaques reviennent souvent dès l'arrêt du traitement. Ce dernier engendre également une forme d'insensibilisation, qui oblige à augmenter les doses dans le temps. De plus, l'effet n'est plus seulement local si l'on applique ces pommades sur de vastes zones. Cette forme de traitement devrait donc être limitée à des formes aiguës ou fortement inesthétiques, pendant une courte période et sur une surface limitée.
- Calcipotriène : le calcipotriol est un dérivé de la vitamine D3. Normalement, cette dernière est synthétisée lors de l'exposition de la peau à la lumière ultraviolette solaire. Il s'agit donc ici d'un substitut à cette exposition (ou à la puvathérapie). La quantité maximale applicable est cependant limitée, car, à fortes doses, le calcipotriol devient toxique.
- Rétinoïdes : le tazarotène est un dérivé de la vitamine A disponible en pommade. Sa tolérance serait cependant moindre que le calcipotriol[13].
- Les goudrons : ils étaient auparavant fréquemment utilisés en application sur le psoriasis mais étaient malcommodes car particulièrement salissants.
- Anthralène : le dithranol est un dérivé du goudron. Le dithranol a une certaine efficacité, surtout en association avec d'autres traitements mais il est parfois irritant et surtout incommode (très "tachant"), ce qui en limite son usage.
- Acide salicylique ;
- Bains ;
- Hydratants de la peau;
Ces traitements locaux peuvent être éventuellement associés.
A noter également l'utilisation du Garra Rufa, un petit poisson vivant dans certaines eaux chaudes de Turquie et qui soulage du psoriasis en "mangeant" et nettoyant les peaux mortes. Des traitements sont proposés notamment dans des établissements en Autriche, en Allemagne et en France.
Photothérapie
- L'exposition solaire a le plus souvent une influence favorable sur le psoriasis. Cependant, dans 10% des cas, cette exposition sera en fait néfaste. Le sujet devra alors éviter le soleil, ou du moins éviter d'être directement exposé à ses rayons;
- Photothérapie aux ultraviolet B (UVB) : Dans tous les cas, l'ultra-violet thérapie (A ou B) doit être réalisée sous contrôle médical. Elle aboutit à un seuil de tolérance variable d'un individu à l'autre qu'il est nécessaire de ne pas dépasser. Sans cela le patient s'expose à l'héliodermie et aux risques -faibles- de cancers cutanés (épithélioma, mélanomes). Risques d'autant plus faibles qu'un patient souffrant de psoriasis a beaucoup plus de contrôles dermatologiques que le "commun des mortels". ce qui permet de déceler au plus tôt toute éventuelle néoplasie débutante.
L'UVB thérapie ne se pratique qu'avec des tubes fournissant une longueur d'onde bien précise (311-313nm). En général trois séances par semaine sont nécessaires, environ quelques minutes par séance.
- PUVA-thérapie= exposition aux ultra-violets A avec prise préalable (per os) de psoralènes. L'exposition aux seuls ultraviolets A a peu d'efficacité. L'administration de psoralènes en comprimés, peu avant l'exposition, aux UVA, permet une sensibilisation de la peau à ces derniers. En général on pratique 3 séances par semaine, d'environ 5-15 minutes. La puvathérapie est moins utilisée depuis l'emploi croissant des UVB, plus maniables.
- Photothérapie combinée à d'autres thérapies
Traitement systémique
Pour les formes les plus sévères de psoriasis, les médecins peuvent prescrire des traitements par voie orale (pilule) ou par injection. Ces traitements sont appelés systémiques car les médicaments sont censés se disséminer dans tout l'organisme. Ils ont souvent des effets secondaires, parfois sérieux[14].
- Le Méthotrexate est un antagoniste d'une vitamine, l'acide folique. S'emploie encore surtout dans l'arthrite psoriasique, peu dans le psoriasis exclusivement cutané.
- Rétinoïdes : un rétinoïde, tel l'acitrétine, est un dérivé de synthèse de la vitamine A pouvant être prescrit dans les formes modérées à sévères de psoriasis. Chez la femme en âge de procréer ce traitement est tératogène, non seulement pendant la prise du médicament mais également pendant les deux années (24 mois) qui suivent la dernière prise. Les effets secondaires sont en général mineurs.
- Ciclosporine : le psoriasis étant considéré proche des maladies auto-immunes, un immunodépresseur comme la ciclosporine peut parfois produire des effets positifs, mais ses effets secondaires sont importants (principalement en raison de l'affaiblissement du système de défense immunitaire).
- L'Hydroxyurée n'est quasi plus employée.
- L'Alefacept est un anticorps dirigé contre des récepteurs de certains lymphocytes T. N'a plus sa place dans le traitement du psoriasis.
- L'infliximab est un anticorps monoclonal chimérique anti-TNF. Il s'administre en perfusion de 2 heures, aux semaines 0, 2 et 6, puis toutes les 8 semaines[14].
- L'Efalizumab est également un anticorps monoclonal dirigé contre un certain type de récepteurs leucocytaires avec une efficacité à court et moyen terme[9]. Il a été retiré du marché début 2009[14].
- L'Étanercept est un Inhibiteur du TNF qui a une bonne efficacité sur l'atteinte cutanée mais aussi articulaire du psoriasis[14],[15].
- L'adalimumab est un anti-TNF administré en injection sous-cutanée toutes les 2 semaines à la dose de 40 mg[14].
D'autres médicaments ou traitements ont été plus ou moins testés : le XP-828L (Dermylex) a prouvé une certaine efficacité[16],[17]pour le psoriasis léger à modéré. De même, un anticorps monoclonal, l'ustekinumab, dirigé contre certains types d'interleukines semble être prometteur[18], voire plus efficace que l'etanercept[19].
Entre autres nouveaux traitements, la lécithine marine est en cours d'évaluation et des résultats positifs ont déjà été publiés[20],[21].
Références
- Stacy Schiff, William Olivier Desmond (trad.), La grande improvisation. Benjamin Franklin, la France et la naissance des États-Unis, Paris, Grasset, 2006, (ISBN 9782246629610), p.98
- 3
- Fitch E, Harper E, Skorcheva I, Kurtz SE, Blauvelt A, Pathophysiology of psoriasis: recent advances on IL-23 and Th 17 cytokines, Curr Rheumatol Rep, 2007;9:461-467
- Andressen C, Henseler T, Inheritance of psoriasis. Analysis of 2035 family histories, Hautarzt, 1982;33:214–217
- Trembath RC, Clough RL, Rosbotham JL et als. Identification of a major susceptibility gene locus on chromosome 6p and evidence for further disease loci revealed by a two stage genome-wide search in psoriasis, Human Mol Genet 1997;6:813–820
- sartans - antagonistedes récépeurs AT1 de l'angiotensine fmc
- Notice du BIAM sur l'ENALAPRIL
- Oumeish OY, Al-Fouzan AS, Miscellaneous diseases affected by pregnancy, Clinics in Dermatology, 2006;24:113-117
- Griffiths CE, Barker JN, Pathogenesis and clinical features of psoriasis, lancet, 2007;370:263-271
- Henseler T, Christophers E, Psoriasis of early and late onset: characterization of two types of psoriasis vulgaris, J Am Acad Dermatol, 1985;13:450–456
- Zachariae H, Prevalence of joint disease in patients with psoriasis: implications for therapy, Am J Clin Dermatol 2003;4:441–447
- (en)Risk of Myocardial Infarction in Patients With Psoriasis,J Gelfand, A Neimann, D Shin, X Wang, D Margolis, A Troxel, JAMA, 2006;296:1735-1741.
- Menter A, Griffiths CE, Current and future management of psoriasis, Lancet, 2007;370:272-284
- David Farhi D, Dupin N, Les biothérapies dans le traitement du psoriasis, La Presse Médicale, 2009;38:832-843
- Tyring S, Gottlieb A, Papp K, et als. Etanercept and clinical outcomes, fatigue, and depression in psoriasis: double-blind placebo-controlled randomised phase III trial, Lancet, 2006;367:29-35
- Poulin Y, Bissonnette R, Juneau C et als, XP-828L in the treatment of mild to moderate psoriasis: randomized, double-blind, placebo-controlled study, J Cutan Med Surg. 2006 Sep-Oct;10(5):241-8
- Poulin Y, Pouliot Y, Lamiot E, Aattouri N, Gauthier SF Safety and efficacy of a milk-derived extract in the treatment of plaque psoriasis: an open-label study, J Cutan Med Surg. 2005 Dec;9(6):271-5)
- Leonardi CL, Kimball AB, Papp KA, et als. for the PHOENIX 1 study investigators, Efficacy and safety of ustekinumab, a human interleukin-12/23 monoclonal antibody, in patients with psoriasis: 76-week results from a randomised, double-blind, placebo-controlled trial (PHOENIX 1), Lancet, 2008; 371:1665-1674
- Griffiths CE, Strober BE, van de Kerkhof P, Comparison of Ustekinumab and Etanercept for moderate-to-severe psoriasis, N Eng J Med, 2010;362:118-128
- P. Dupont (2006) Traitement du psoriasis par la lecithine marine, Phytotherapie, vol. 4, pp. 15–22. [résumé en ligne]
- Dr. Paul Dupont, « Intérêt de la lécithine marine (Pc-DHA) dans le psoriasis »
Wikimedia Foundation. 2010.