- Flutter Auriculaire
-
Flutter auriculaire
Nom du symptôme/signe : Flutter auriculaire Code CIM-10 : I48 Le flutter auriculaire est un trouble du rythme supra-ventriculaire responsable d'une tachycardie régulière. Il est caractérisé par un aspect bien particulier de la ligne de base sur l'électrocardiogramme (en "dents de scie" ou en "toit d'usine").
Sommaire
Physiopathologie
La contraction cardiaque normale provient d'une dépolarisation (inversion de la polarité électrique de la membrane cellulaire) cyclique d'un groupe de cellules situées sur la partie haute de l'oreillette droite, le nœud sinusal. Cette dépolarisation se propage de haut en bas et de proche en proche, en direction du nœud auriculo-ventriculaire (il n'existe pas de voie de conduction spécialisée au niveau des oreillettes, contrairement aux ventricules cardiaques).
Dans certains cas, cette activité électrique peut boucler sur elle-même. On parle alors de ré-entrée permettant la pérennisation du trouble rythmique auriculaire. Ce circuit emprunte une grande partie de l'oreillette droite et passe, le plus souvent, par l'isthme cavo-tricuspide, partie se situant entre la partie basse de la valve tricuspide (séparant l'oreillette droite du ventricule droit) et la jonction entre la veine cave inférieure et cette même oreillette.
Il va être responsable d'une activité (contraction) régulière et rapide des oreillettes (250 à 300/minute). La transmission de l'influx électrique vers les ventricules se fait par l'intermédiaire du nœud auriculo-ventriculaire, ce dernier faisant office de filtre et ne laissant pas passer l'intégralité des signaux : en règle, chez le patient sans traitement, la conduction se fait en 2 pour 1 (deux contractions auriculaires entraînant une contraction ventriculaire). On parle alors de flutter 2/1 et le rythme ventriculaire est entre 125 et 150/min. Si le nœud auriculo-ventriculaire est défaillant ou si un traitement est administré, la conduction peut être altérée avec un aspect de flutter 4/1 (contractions ventriculaires régulières) ou dite à conduction variable[1].
La contraction rapide des oreillettes, même si elle est moindre que lors d'une fibrillation auriculaire, entraîne une perte de l'efficacité de la contraction auriculaire avec une diminution du débit cardiaque, une stagnation du sang dans les oreillettes avec un risque de formation de caillots (thrombus) dans ces cavités.
Diagnostic
Signes fonctionnels
Le patient peut être totalement asymptomatique (il ne présente aucun signe clinique). Il peut ressentir des palpitations, se plaindre d'une fatigue asthénie, de malaises (lipothymies), d'une gêne respiratoire (dyspnée), d'une douleur thoracique (angor fonctionnel), d'angoisse.
Examen clinique
L'auscultation retrouve un rythme cardiaque rapide, régulier.
On recherchera des signes d'insuffisance cardiaque.
Examens complémentaires
Électrocardiogramme
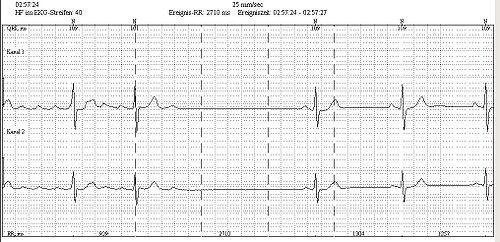
L'électrocardiogramme montre un aspect caractéristique : Les ondes P (témoin de la systole auriculaire) sont en "dents de scie", identiques et régulières, diphasiques (dont la phase négative prédomine : on parle alors d'onde F) et plus nettement marquées dans les dérivations D2, D3 et aVf.
L'aspect en est proche de celui de la tachysystolie auriculaire : dans ce dernier cas, l'activité auriculaire est également régulière, mais plus visible en V1-V2 et il n'existe pas cet apparence en "dents de scie".
Le flutter auriculaire doit être distingué de la fibrillation auriculaire, cette dernière montrant, sur l'ECG, une activité auriculaire complètement anarchique.
Au niveau des ventricules cardiaques, le rythme est d'environ 150/minute en cas d'un flutter 2/1. Les complexes QRS sont fins (sauf en cas de bloc de branche pré-existant où ils sont larges). La fréquence rapide des QRS peut masquer les ondes P, rendant le diagnostic moins aisé. Toute manœuvre (en particulier vagale) permettant de ralentir le rythme ventriculaire permet alors de démasquer les ondes F du flutter.
En dehors des crises (flutter paroxystiques), l'ECG est normal.
Autres examens
- Echographie cardiaque pour aider à la recherche d'une maladie cardiaque sous-jacente.
- Le holter cardiaque, enregistrement électrocardiographique sur 24 h, peut être intéressant en cas de flutter paroxystique.
Causes
Le flutter auriculaire peut avoir :
- une origine cardiaque : cardiopathies (ischémiques, valvulopathie mitrale, embolie pulmonaire (cœur pulmonaire chronique), myocardite,
- être secondaire à une hyperthyroïdie,
- être lié à la prise de certains médicaments.
A noter qu'il est souvent idiopathique (aucune cause retrouvée).
Traitement
Il a pour but de ralentir le rythme cardiaque, de réduire le trouble du rythme (rétablir un rythme sinusal normal), de maintenir le rythme sinusal une fois celui-ci rétabli et d'éviter les complications emboliques.
Ralentir le rythme cardiaque
On peut utiliser des antiarythmiques de type digitaliques ou bêta-bloquants, plus rarement l'amiodarone.
La réduction du flutter
Elle peut être obtenue par l'administration de médicaments, par choc électrique externe ou par stimulation auriculaire rapide ("overdrive"). Elle doit toujours être tentée après mise sous traitement anticoagulant efficace.
- réduction médicamenteuse : utilisation d'antiarythmiques de type amiodarone *réduction électrique (défibrillation) sous anesthésie générale brève ; les médicaments digitaliques devant être arrêtés depuis plus de 48 heures.
- L'overdrive est faite par stimulation électrique rapide des oreillettes (à une fréquence dépassant celle du flutter), soit par voie endo-cavitaire, en positionnant une sonde sous contrôle radiographique, au contact de la paroi de l'oreillette droite (par exemple, par ponction de la veine fémorale et montée par la veine cave inférieure), soit par voie trans-œsophagienne (on fait alors avaler l'extrémité d'une sonde souple au patient, cette dernière étant positionnée, sous contrôle électrocardiographique, au niveau de l'oreillette gauche).
Prévention des récidives
Elle est faite par l'administration d'un traitement médicamenteux anti-arythmique.
Si le flutter est typique et isolé (sans fibrillation auriculaire associé), on peut proposer une ablation par radio-fréquence : au cours d'une exploration électrophysiologique, on créé une lésion cicatricielle de faible profondeur mais faisant barrage à la réentrée au niveau de l'isthme cavo-tricuspide.
Prévention des complications emboliques
Au début, un traitement anticoagulant par héparine (héparine standard en intraveineux ou en sous-cutané ou héparines de bas poids moléculaire en sous-cutané) est instauré. Ce traitement est relayé par une anticoagulation par voie orale utilisant les antivitamines K (AVK).
Évolution et complications
Evolution
Sous traitement, restauration habituelle du rythme sinusal. Il existe deux formes évolutives possibles :
- le flutter chronique, responsable de l'apparition d'une insuffisance cardiaque,
- le flutter paroxystique, en règle générale bien toléré, d'apparition imprévisible.
Il est assez fréquemment associé à une fibrillation auriculaire.
Complications
En cas de mauvaise tolérance du flutter, il peut entraîner un œdème aigu pulmonaire, une insuffisance cardiaque.
Dans le flutter, comme dans la fibrillation auriculaire, il n'y a pas de contraction efficace des oreillettes, entraînant une stagnation du sang dans ces cavités cardiaques, stase menant à la formation de thrombus (caillots sanguins). Ainsi, à partir du cœur gauche, un thrombus peut potentiellement emboliser principalement vers le cerveau, entraînant un accident vasculaire cérébral ischémique, mais également vers d'autres parties du corps.
La mort subite n'est pas directement associée au flutter auriculaire. Cependant, chez les individus porteurs d'une voie accessoire telle que le faisceau de Kent dans le Syndrome de Wolff-Parkinson-White, la voie accessoire peut conduire l'activité électrique des oreillettes aux ventricules beaucoup plus rapidement que le nœud auriculo-ventriculaire. Dans ce cas, le rythme des oreillettes est de 300 battements/minute et mènera à un rythme ventriculaire de 300 battements/minute. Les ventricules, incapables de soutenir une tachycardie ventriculaire à un tel niveau, entreront en fibrillation, qui mènera rapidement à un collapsus et au décès.
Références
- ↑ En fait, il existe toujours une certaine régularité de conduction, expliquée par le phénomène Weckenbach alterne
- (en) Cet article est partiellement issu d’une traduction de l’article en anglais : "Atrial flutter".
- Niebauer M.J. Chung M.K. Management of atrial flutter. Cardiol Rev 2001 ; 9 (5) : 253-8.
- Cayley W.E. Jr. Pharmacologic cardioversion for atrial fibrillation and flutter. Am Fam Physician 2005 ; 72 (11) : 2217-9.
- Boyer M. Koplan B.A. Cardiology patient page. Atrial flutter. Circulation 2005 ; 112 (22) : 334-6.
- Portail de la médecine
Catégories : Trouble du rythme cardiaque | Terme médical commençant par F
Wikimedia Foundation. 2010.