- Anaplasmose
-
Ehrlichiose
Le vocable « ehrlichiose » regroupe (sous des symptômes proches ou identiques) deux groupes de maladies, chacun de ces groupes étant différent en terme épidémiologique et étiologique ;
- Ehrlichiose monocytique animale (EMA) et / ou ehrlichiose monocytique humaine (EMH) également nommée « Ehrlichiose à Ehrlichia chaffeensis[1] »
- Anaplasmose humaine
Ce sont des zoonoses induites par des bactéries (les Ehrlichia) qui sont des intracellulaires obligatoires.
Les ehrlichioses semblent dans la plupart des cas être des maladies vectorielles (maladies à tiques plus précisément).
Les bactéries Ehrlichia véchiculées par les tiques peuvent être différentes selon les zones biogéographiques ou continents considérés ; par exemple chez l'Homme aux tats-Unis, les deux bactéries en cause dans les ehrlichiose monocytique humaine sont Ehrlichia chaffeensis et moins fréquemment Ehrlichia ewingii. Ces deux bactéries causent des maladies de plus en plus souvent détectées (sans doute par ce qu'on les recherche mieux, mais aussi parce que les populations de tiques ont fortement augmenté) sur des zones géographiques correspondant assez bien à la densité en tiques, mais pas tout à fait aux zones les plus à risques pour la maladie de Lyme. Le Centre-Est des USA est plus touché, alors que c'est le nord-est qui est plus touché par la maladie de Lyme. Les 30-70 ans semblent largement plus touchés (ou meilleure détection ?) que les enfants et jeunes adultes [2].Sommaire
Histoire
 Le cerf de virginie (+/- 30 millions d'individus en Amérique du Nord) est l'espèce-réservoir des ehrlichia dans cette région ; Les tiques parasitant ce cerf y sont les principaux vecteurs des erhlichia.
Le cerf de virginie (+/- 30 millions d'individus en Amérique du Nord) est l'espèce-réservoir des ehrlichia dans cette région ; Les tiques parasitant ce cerf y sont les principaux vecteurs des erhlichia.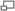
L'ehrlichiose a d'abord été décrite chez l'animal.
Des infections humaines à Ehrlichia n'ont été diagnostiquées que plus récemment, avec d'abord l’ehrlichiose du Japon en 1953, et beaucoup plus tardivement (en 1987) l’ehrlichiose monocytaire humaine avant qu'on ne découvre en 1994 l'ehrlichiose granulocytaire humaine[3].
On sait maintenant que la même bactérie peut infecter l'homme et l'animal ; deux autres espèces responsables d’ehrlichioses canines ont été récemment décrites chez l’homme : Ehrlichia canis[4] et Ehrlichia ewingii.
Les ehrlichioses étaient des maladies considérées comme rares jusque vers 1995, mais des études de séro-prévalence ont depuis montré qu'elles sont en augmentation et/ou qu'elles avaient été sous-diagnostiquées.
Une augmentation est d'autant plus plausible (ce qui en fait une maladie émergente[5], que ces augmentations (réelles et/ou apparentes) correspondent aux zones où les tiques pullullent depuis quelques décennies, et où d'autres maladie émergentes sont avérées (dont maladie de Lyme). Des co-infections via les tiques sont d'ailleurs possibles et semblent fréquentes dans ces zones. Le cerf de virginie dont la population est importante en Amérique du Nord (environ 30 millions d'individus) y est l'espèce-réservoir des ehrlichia ; Les tiques qui le parasitent et qui piquent parfois aussi l'homme sont le principal vecteur des erhlichia dans cette zone biogéographique. Ce cerf diffuse la maladie sur de vastes distances (dont vers les animaux domestiques) d'autant mieux que ses prédateurs naturels carnivores sauvages (loup, lynx, ours, cougar..) ont disparu de la presque totalité de son aire de répartition. Cet animal bénéficie en outre de plans de chasse favorable et en tant que gibier commercialement intéressant, il est souvent alimenté en hiver, ce qui permet la survie d'animaux fortement parasités, qui auraient normalement été éliminés par sélection naturelle.
Gravité de l’infection
Chez l'animal
- Les guérisons spontanées sont fréquentes, mais une forme chronique peut s'installer et conduire à la mort
Chez l'Homme
- Pour l’EMH : 60 % des malades sont hospitalisés, avec 2 à 3 % de décès.
- pour l'anaplasmose : 28 à 54 % des malades sont hospitalisé (selon les sources), avec 7 à 10 % de décès.
Quand le malade guérit, il y a guérison spontanée sans traitement après 10 jours de fièvre chez l’enfant, mais l’adulte est victime d'une infection plus chronique, avec fièvre rémittente durant 3 à 11 semaines.
Le risque de décès est élevé chez l'immunodéficient [6]
Immunisation relative
Chez le cheval, l’anaplasmose confère une immunité durable, mais cela n’est pas prouvé chez l’Homme. S. Dumler rapporte quelques cas de patients ayant présenté un deuxième épisode d’anaplasmose dans l’année suivant l’épisode initial, mais sans pouvoir préciser s’il s’agissait de réinfection ou de recrudescence de la maladie[6].
On pensait donc qu'il n’existait pas de forme persistante, ou de forme chronique, d'autant plus que la plupart des patients guérit rapidement. Le cas d'un patient italien infecté depuis plus de 3 mois ébranle sérieusement cette conviction[7].
Co-infections
La co-infection semble fréquente et peut perturber le diagnostic et le traitement et induisent des formes cliniques plus sévères et chroniques [8][9].
- en Amérique du Nord, on a montré qu'elle était fréquente avec la borréliose de Lyme, et moindrement la babésiose murine.
- En Europe, les études manquent pour l’anaplasmose humaine mais en zone de co-endémie les données suggèrent des co-infections avec Borrelia, et moindrement Babesia ou le virus TBEV-CEE[10].
Symptômes
La maladie s'exprime (une à trois semaines après la morsure de tique) par un syndrome grippal aigu et non spécifique (avec fièvre dans 98 % des cas) céphalées (81 % des cas), myalgies (68 % des cas) et signes digestifs possibles (anorexie, nausées, vomissements, maux de ventre dans 50 % des cas environ), ou conjonctivite. Parfois des pharyngites, une toux, ou lymphadénopathies sont observées (25 % des cas) avec aussi un état confusionnel dans environ 25 % des cas [69].
Les symptômes sont peu spécifiques et facilement confondu avec ceux d'une grippe. Un syndrome grippal survenant chez toute personne à risque et surtout de mai à octobre doit faire évoquer la maladie. Une fiche médicale de renseignements doit accompagner le prélèvement de seconde intention.
Une pneumopathie atypique associée est fréquente aux États-Unis, et une pneumonie interstitielle a été décrite en Alsace en 2002 [11]. Des éruptions cutanées sont plus fréquentes dans l’EMH, dans environ 30 % cas (elles sont rares en cas l’anaplasmose granulocytaire, environ 2 %), principalement dans la première semaine, leur répartition est indépendante de la localisation de la morsure.
Formes cliniques : elles varient en modalités et intensités, de formes asymtomatiques (Selon S. Dumler seul 1% des cas seraient diagnostiqués aux États-Unis les autres étant infra-cliniques ou faisant l'objet d'erreurs de diagnostic) à des formes mortelles et nosocomiales (avérée dans un cas en Chine). La mort est due à une septicémie, détresse respiratoire aiguë, rhabdomyolyse, hémorragies, neuropathies périphériques ou à des infections opportunistes ou nosocomiale avec éventuelles complications graves ; rénales, hépatiques ou cardiaques parfois. 50 à 60 % des malades (aux États-Unis) meurent dans les formes graves[12][13]. Un diagnostic et des soins précoces atténuent la gravité des épisodes.
Une hypothèse (établie à partir de cas animaux, mais à confirmer) est que des infections répétées pourraient ensuite dégénérer en phase chronique sévère[14].
Indices pour le diagnostic
Ils sont surtout hématologiques, et importants et bien visibles la première semaine des manifestations de l'infection :
- leucopénie dans 60 % des cas,
- thrombocytopénie dans 68 % des EMH et 90 % des anaplasmoses,
- anémie modérée dans 50 % des cas
- inclusions caractéristiques (morulae ou corps élémentaires) dans le cytoplasme des neutrophiles.
Avec insuffisance rénale dans 70% des cas, élévation modérée des transaminases hépatiques dans 86 % des cas [69], et LDH et la bilirubine sont élevées dans tous les cas testés,
Le frottis sanguin (coloré) montre (mais pas toujours facilement pour un non spécialiste) des morulae pathognomoniques. Les morulae ne sont visibles que dans 1 à 42 % des polynucléaires neutrophiles circulant pour l'anaplasmose (et dans les monocytes et macrophages pour l’EMH) [15].
Il en existe aussi dans les phagosomes des macrophages de la rate, du foie, des poumons, des reins, de la moelle osseuse et du LCR (détectées à l'autopsie)[16].
Diagnostic sérologique : l'immunofluorescence indirecte (IFI), à partir de la 3e semaine peut souvent confirmer le diagnostic Un test ELISA existe maintenant pour l'anaplasmose humaine, basé sur l’antigène recombinant HGE 44 et qui semble dépourvu de réactions croisées avec la borréliose de Lyme, la syphilis, la polyarthrite rhumatoïde et l’ehrlichiose monocytique humaine[17].
La PCR permet maintenant une confirmation en 24 à 48 heures, ce qui permet de limiter les risques de complications (rares mais graves) par un traitement précoce.
Un cas clinique d’ehrlichiose est certain à 5 différentes conditions :
- taux d'anticorps anti A. phagocytophilum augmentant d’au moins quatre fois le titre entre la phase aiguë et la convalescence, avec un minimum de 1/64,
- PCR est positive,
- morulae sont identifiées dans les leucocytes et que le taux d'anticorps anti- A. phagocytophilum est positif (selon les seuils de positivité de chaque laboratoire),
- coloration immuno-histo-chimique de l'antigène A. phagocytophilum positive (sur biopsie ou tissus d'autopsie),
- culture d'A. phagocytophilum positive.
Un cas est dit probable si :
- syndrome grippal avec sérologie au moins égale à 1/80 en IFI,
- ou si des morulae sont visibles dans les frottis sanguins[18].
La sérologie peut ne pas se positiver si le traitement a été très précoce (la PCR permet alors un diagnostic de certitude). La sérologie est positive chez 100 % des autres convalescents et peut le rester jusqu’à 4 ou 5 ans après l'infection. Une sérologie positive n'indique cependant pas nécessairement une infection aiguë (2/3 au moins des séroconversions sont asymptomatiques [5]
Quelques réinfection documentées dans les deux ans suivant une infection par A. phagocytophilum montrent que l’immunité n’est pas durable ou pas toujours durable[15]. Seule l’évolution de la sérologie permet de conclure.En cas de complications neurologiques, l’étude du liquide céphalo-rachidien (LCR) montre une pléocytose avec morulae dans les phagosomes des leucocytes. L’immunocytologie et la PCR prouvent aussi la présence d’Ehrlichia ou d'Anaplasma dans le LCR [15].
Un consensus d'aide décisionnelle pour une bonne pratique de la prise en charge diagnostique des borréliose de Lyme, anaplasmose granulocytaire humaine et babésiose a été réalisé aux États-Unis (ISDA, novembre 2006)[19].
Voir aussi
Articles connexes
Liens externes
Bibliographie
Notes et références
- ↑ Anderson BE, Dawson JE, Jones DC, Wilson KH. Ehrlichia chaffeensis, a new species associated with human ehrlichiosis. J Clin Microbiol 1991;29:2838-2842 (Voir)
- ↑ statistiques, cartes (2001-2002), graphes (1999-2006), et nombre de cas selon l'âge (2001-2002), par les CDC, pour l'ehrlichiose aux USA
- ↑ Dumler JS, Bakken JS. Ehrlichial diseases of humans: emerging tick-borne infections. Clin Infect Dis 1995;20:1102-1110
- ↑ Maeda K, Markowitz N, Hawley RC, Ristic M, Cox D, McDade JE. Human infection with Ehrlichia canis, a leukocytic rickettsia. N Engl J Med 1987;316:853-856
- ↑ a et b Fishbein DB, Dennis DT. Tick-borne Diseases, a growing risk. The New England Journal of Medicine. August 17, 1995 ; 333, Number 7.
- ↑ a et b JS, Bakken JS. Human ehrlichioses: newly recognized infections transmitted by ticks. Annu Rev Med. 1998; 49: 201-213. [Dumler JS, Bakken JS. Human ehrlichioses: newly recognized infections transmitted by ticks. Annu Rev Med. 1998; 49: 201-213. Résumé. Résumé en anglais]
- ↑ de la Fuente J, Torina A, Naranjo V, Caracappa S, Di Marco V, Alongi A, Russo M, Maggio AR, Kocan KM. Infection with Anaplasma phagocytophilum in a seronegative patient in Sicily, Italy: case report. Ann Clin Microbiol Antimicrob. 2005 ; 4 : 15. (Voir)
- ↑ Lebech AM, Hansen K, Pancholi P, Sloan LM, Magera JM, Persing DH. Immunoserologic evidence of Human Granulocytic Ehrlichiosis in Danish patients with Lyme neuroborreliosis. Scand J Infect Dis. 1998 ; 30 (2): 173-6.
- ↑ Sumption KJ, Wright DJM, Cutler SJ, Dale BAS. Human ehrlichiosis in the UK. Lancet. 1995 ; 346 : 1487-1488.
- ↑ Lotric-Furlan S, Petrovec M, Avsic-Zupanc T, Strle F. Concomitant tickborne encephalitis and human granulocytic ehrlichiosis. Emerg Infect Dis. 2008 ; 11 (3) : 485- 488. [Lotric-Furlan S, Petrovec M, Avsic-Zupanc T, Strle F. Concomitant tickborne encephalitis and human granulocytic ehrlichiosis. Emerg Infect Dis. 2008 ; 11 (3) : 485- 488. Texte en ligne.
- ↑ Remy V, Hansmann Y, De Martino S, Christmann D, P. Brouqui . Human Anaplasmosis Presenting as Atypical Pneumonitis in France. Clin Infect Dis.2003 ; 37 : 846 - 848. [Texte intégral].
- ↑ Billings AN, Teltow GJ,Weaver SC,Walker DH. Molecular characterization of a novel Rickettsia species from Ixodes scapularis in Texas. Emerging Infectious Diseases. 1998. 4(2):305-309. Article en Ligne par le CDC]
- ↑ Brouqui P, Raoult D. Human ehrlichiosis. N Engl J Med. 1994 ;330:1760-1.
- ↑ BREITSCHWERDT, E., B., HEGARTY, B., C., HANCOCK, S., I., Sequential evaluation of dogs naturally infected with Ehrlichia canis, Ehrlichia chaffeensis, Ehrlichia equi, Ehrlichia ewingii and Bartonella vinsonii. J.Clin.Microbiol., 1998. 36(9): p. 2645-2651.
- ↑ a , b et c Goodman JL, Nelson C, Vitale B, Madigan JE, Dumler JS, Kurtti TJ, et al. Direct cultivation of the causative agent of human granulocytic ehrlichiosis. N Engl J Med. 1996 Aug. 1; 335 (5). N Engl J Med. 1996 Jan 25; 334 (4)
- ↑ Dunn BE, Monson TP, Dumler JS, Morris CC, Westbrook AB, Duncan JL, Dawson JE, et al. Identification of Ehrlichia chaffeensis morulae in cerebrospinal fluid mononuclear cells. J Clin Microbiol. 1992 Aug; 30(8):2207-10. Résumé.
- ↑ Fikrig E. New test developped for serodiagnosis of human granulocytic ehrlichiosis. J Clin Microbiol. 1999 ; 37 : 3540- 3544. Reuters Health.
- ↑ Lebech AM, Hansen K, Pancholi P, Sloan LM, Magera JM, Persing DH. Immunoserologic evidence of Human Granulocytic Ehrlichiosis in Danish patients with Lyme neuroborreliosis. Scand J Infect Dis. 1998 ; 30 (2): 173-6.
- ↑ Wormser GP, Dattwyler RJ, Shapiro ED, Halperin JJ, Steere AC, Klempner MS, Krause PJ, Bakken JS, Strle F, Stanek G, Bockenstedt L, Fish D, Dumler JS, Nadelman RB. The Clinical Assessment, Treatment, and Prevention of Lyme Disease, Human Granulocytic Anaplasmosis, and Babesiosis: Clinical Practice Guidelines by the Infectious Diseases Society of America. CID. 2006 ;43 : 1089 - 1134.
Catégories : Zoonose | Maladie infectieuse
Wikimedia Foundation. 2010.
